Les hormones sexuelles masculines jouent un rôle essentiel dans la reproduction, car elles sont largement impliquées dans la production des spermatozoïdes (spermatogénèse). Les hormones les plus importantes sont la testostérone, la dihydrotestostérone, la LH et la FSH.
Vous trouverez ci-dessous un index des 8 points que nous allons aborder dans cet article.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 4.
- 4.1.
- 4.2.
- 5.
- 6.
- 7.
- 8.
Bilan de fertilité masculine
Obtenir une grossesse n'est pas toujours facile. Si après un an de tentatives la gestation ne se produit pas, il est recommandé de consulter un spécialiste pour vérifier qu'il n'y a aucun problème d'infertilité dans le couple.
Un bilan complet de stérilité masculin sera alors réalisé pour vérifier l'état de la fertilité de l'homme et de la femme, car les deux membres du couple interviennent dans le processus reproductif et pourraient présenter des troubles qui compliquent la recherche de grossesse.
Pour étudier la fertilité de l'homme, l'examen le plus simple et complet est le spermogramme. Il consiste à analyser un échantillon de l'éjaculat pour vérifier qu'il existe des spermatozoïdes qui présentent des caractéristiques normales.
Si des troubles importants sont observés lors de l'analyse, comme l'azoospermie ou la cryptozoospermie, il est recommandé de réaliser un examen afin d'évaluer les niveaux hormonaux et tenter de découvrir la cause de la mauvaise qualité séminale.
Dans certains cas, il est possible d'améliorer la qualité spermatique grâce à un traitement hormonal.
L'azoospermie est l'absence de spermatozoïdes dans l'éjaculat et la cryptozoospermie, une concentration très basse en spermatozoïdes, inférieure à 100.000 spermatozoïdes/ml.
Si vous devez faire un traitement de fécondation in vitro pour devenir maman, nous vous recommandons d'utiliser le Rapport sur la fertilité. En 3 étapes simples, qui vous permettra de connaître les cliniques à l’étranger qui répondent à nos critères de qualité rigoureux. En outre, vous recevrez un rapport contenant des conseils utiles avant de réaliser des visites dans les cliniques.
Fonction des hormones masculines
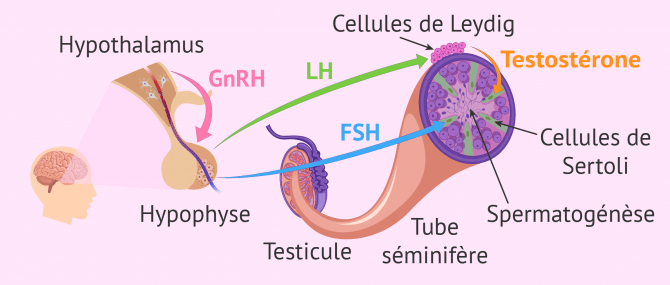
La régulation des hormones masculines commence par l'hypothalamus, une glande située au centre du cerveau. Celui-ci libère l'hormone GnRH, chargée de stimuler l'hypophyse, située près d'elle, afin que soient produites la FSH et la LH.
FSH et LH
La FSH et la LH ont des fonctions étroitement reliées, car toutes deux agissent au niveau testiculaire chez l'homme.
D'une part, la FSH régule la spermatogénèse (formation de nouveaux spermatozoïdes) dans les tubes séminifères du testicule. Elle agit sur les cellules de Sertoli, chargées de protéger et nourrir les cellules précurseuses de spermatozoïdes (spermatogonies). De plus la FSH encourage la production de protéines fixatrices des androgènes (ABP).
D'autre part, la LH stimule la sécrétion de testostérone testiculaire en agissant sur les cellules de Leydig. De plus, par le biais des ABP, la testostérone peut se fixer sur le testicule et agir sur la spermatogénèse.
Testostérone et dihydrotestostérone
La testostérone est l'hormone sexuelle masculine par excellence. Elle est synthétisée principalement dans les testicules grâce à l'action de la LH, mais aussi dans les glandes surrénales, chez l'homme comme chez la femme ainsi que dans les ovaires, bien qu'en faible quantité.
La 5 alpha-Dihydrotestostérone (DHT) est un dérivé de la testostérone, et elle se synthétise à partir de la testostérone grâce à l'action d'une enzyme, la 5-alpha réductase, ou stéroïde-5-alpha réductase.
Ces deux hormones sont impliquées dans le développement des caractères sexuels masculins, comme le développement de la masse musculaire, la barbe et le duvet corporel.
Prolactine
Tout comme la FSH et la LH, la prolactine est une hormone qui est également sécrétée par l'hypophyse et est impliquée dans la fonction reproductrice masculine.
Elle est nécessaire au bon fonctionnement de l'appareil reproducteur masculin et agit principalement sur les cellules de Leydig et la synthèse de la testostérone.
Valeurs hormonales de référence
Les variations anormales des niveaux d'hormones que nous avons commenté auparavant peuvent indiquer des problèmes qui affectent la spermatogénèse, de manière directe ou indirecte. Les principales hormones analysées chez les hommes à ce propos sont les suivantes:
Testostérone et dihydrotestostérone
Dans l'organisme, la testostérone peut se trouver libre ou unie aux protéines. Les valeurs normales de testostérone chez l'homme adulte sont:
- Testostérone libre (biodisponible, sans union avec les protéines): 90-300 pg/mg.
- Testostérone totale (libre + unie à des protéines) : 270-1070 ng/dl.
Si l'évaluation de la testostérone est faible, elle peut indiquer un trouble de la production spermatique, comme une lésion testiculaire, ce qui peut être cause de stérilité masculine.
Si l'évaluation de la testostérone est élevée, ce peut être dû à l'existence d'une tumeur testiculaire ou à une résistance à l'action des androgènes. Cela peut provenir de la consommation d'une substance ou d'un médicament qui augmente les niveaux.
Par ailleurs, le niveau normal de 5 alpha-Dihydrotestostérone (DHT) est de 30-85 ng/dl. La carence d'enzymes 5-alpha réductase empêche la synthétisation de cette hormone et cause pseudo-hermaphrodisme chez les hommes, qui consiste à avoir des caractéristiques physiques féminines en étant génétiquement un homme.
FSH et LH
Si l'on suspecte un trouble des caractères sexuels masculins, une dysfonction érectile, une libido faible ou une infertilité, il est recommandé d'analyser les hormones FSH et LH, en plus de la testostérone. Les valeurs de référence sont:
- FSH: 1,0-12,0 mUI/ml
- LH: 2,0-12,0 mUI/ml.
Des taux anormalement élevés de ces hormones peuvent indiquer un problème testiculaire primaire, qui, peut avoir différentes causes (infections, traumatismes, chimiothérapie...).
Des valeurs anormalement basses indiquent au contraire des troubles hypothalamiques et hypophysaires.
Prolactine
Les taux normaux de prolactine doivent se situer entre 2,5-17 ng/ml (53-360 mUI/l). Des taux supérieurs aux valeurs de référence chez les hommes peuvent supposer:
- Faibles niveaux de testostérone
- Impuissance masculine
- Gynécomastie ( croissance anormale des glandes mammaires)
- Infertilité
- Hypothyroïdie
- Suspicion de tumeur hypophysaire
La prolactine peut également être analysée pour le suivi clinique des hommes qui présentent de faibles concentrations de testostérone.
Vos questions fréquentes
Mes niveaux hormonaux sont corrects, mais je souffre d'azoospermie. Est-ce normal ?
Il peut arriver que les valeurs hormonales ne soient pas altérées même s'il existe un problème qui met en difficulté la production spermatique ou la sortie des spermatozoïdes vers l'extérieur.
Dans le second cas, ce trouble reçoit le nom d’azoospermie obstructive, et parfois les spermatozoïdes peuvent s’obtenir grâce à une biopsie testiculaire.
Cependant, il faut prendre en compte qu’il n’est pas toujours possible de trouver la cause de la stérilité, aussi bien dans le cas des hommes comme dans le cas des femmes.
Quel traitement pour améliorer le taux de testostérone ?
La testostérone synthétique peut être administrée par des voies diverses:
- Intramusculaire (injectable)
- il existe différentes formules de testostérone qui peuvent être administrées par voie intramusculaire. Le propionate est celle qui dure le moins dans le corps, et il est indiqué tous les 2-3 jours. L'énantate et le cipionate peuvent être injectés toutes les deux semaines (dose de 200 mg). En revanche, l'undécanoate de testostérone permet d’être injecté toutes les 12-15 semaines (1000 mg).
- Transdermique (topique)
- elle peut être administrée sous forme de gel ou crème quotidiennement, sous formes de patchs ou par voie cutanée.
- Orale (cachets)
- il est très peu commun que la testostérone soit administrée par voie orale car elle est nocive pour le foie (hépatotoxique).
Bien que la testostérone synthétique puisse présenter des bénéfices visibles, comme l'augmentation de la masse musculaire ou des caractères masculins secondaires, il ne faut pas oublier que comme tous les médicaments, il est recommandé de suivre les indications d'un spécialiste.
La rédaction vous recommande
Dans la majorité des cas, c'est la présence d'une anomalie du spermogramme (en particulier une absence ou une diminution importante du nombre de spermatozoïdes) qui conduira à la réalisation d'un bilan hormonal. Quels sont les taux normaux établis par l'OMS? Vous pourrez trouver des informations sur cet article: Le spermogramme.
Une des pathologies décelées par le spermogramme peut être une infection. Elle peut être diagnostiquée par la présence de leucocytes dans le sperme. La leucospermie est généralement sous-évaluée ; elle atteint des niveaux élevés chez 20 % des patients stériles. Nous vous conseillons de lire cet article: Leucocytes dans le sperme.
Lorsqu'un couple rencontre des difficultés à concevoir un enfant, les deux membres du couple sont soumis à des examens médicaux afin d'évaluer leur taux de fertilité. On peut leur diagnostiquer une infertilité ou une stérilité. Mais connaissez-vous la différence? Nous vous invitons à lire notre article: Infertilité et stérilité.
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
G.R. Dohle, T. Diemer, A. Giwercman, A. Jungwirth, Z. Kopa, C. Krausz (2010). Guía clínica sobre la infertilidad masculina. European Association of Urology 2010 (actualización en abril de 2010)
Griffin JE, Wilson JD (1998). Disorders of the testes and the male reproductive tract. En: Wilson JD, et al. Williams Texbook of Endocrinology, 9th ed. Saunders Company, Philadelphia
Jockenhövel F (2004). Male hypogonadism. Ed.UNI-MED International Medical Publishers. Bremen, Germany.
Juárez de Diego JF (1999). Principales causas de infertilidad masculina. En: Arrondo JL. Actualización en Andrología. Publimed Comunicación SL. Pamplona.
Male infertility best practice policy committee of the American Urological Association (AUA) (2010). The optimal evaluation of the infertile male. AUA Best Practice Statement.
Matorras R, Hernández J (eds.) (2007): Estudio y tratamiento de la pareja estéril: Recomendaciones de la Sociedad Española de Fertilidad, con la colaboración de la Asociación Española para el Estudio de la Biología de la Reproducción, de la Asociación Española de Andrología y de la Sociedad Española de Contracepción. Adalia, Madrid.
Pierik FH, Van Ginneken AM, Dohle GR, Vreeburg JT, Weber RF (2000). The advantages of standardized evaluation of male infertility. Int J Androl; 23(6): 340-6.
Sociedad Española de Fertilidad (SEF) (2011). Manual de Andrología. Coordinador: Mario Brassesco. EdikaMed, S.L. ISBN: 978-84-7877.
Sociedad Española de Fertilidad (SEF) (2011). Recomendaciones para el estudio básico de la infertilidad masculina. En: Andrología (Cap. 43)
Trastornos endocrinos y metabólicos. En: Beers MH, Berkow R. El Manual Meck de diagnóstico y tratamiento, 10. ª ed. Ediciones Harcourt, Madrid 1999. p. 2388-92.
Working, P. K. (1995). Reproductive toxicology. In: Patty's Industrial Hygiene and Toxicology, Third Edition, Vol. 3, Part B, 193-230
World Health Organization (WHO) (2000). WHO Manual for the Standardized Investigation, Diagnosis and management of the infertile male. Cambridge: Cambridge University Press.
Vos questions fréquentes: 'Mes niveaux hormonaux sont corrects, mais je souffre d'azoospermie. Est-ce normal ?' et 'Quel traitement pour améliorer le taux de testostérone ?'.
Auteurs et collaborateurs




Bonjour,
J’ai 21 ans et j’ai le sexe masculin mais j’ai quelques caractéristiques féminines. Quand j’ai été examiné par un endocrinologie, il m’a dit que les organes génitaux externes sont normaux, et m’a demandé un examen sanguin de dosage hormonal.
J’ai fait l’examen et voilà les résultats : FSH=3.01 mUI/ml ( normale 0.95 – 11.95 ) , LH=7.68 mUI/ml ( normale 1.14 – 8.75 ) , Estradiol (E2)= 34.00 ( normale 11.00 – 44.00 ) , testostérone= 7.70 ng/ml ( normale 2.4 – 8.70 ).
Je vous écris pour avoir votre avis sur ma situation. Merci et bonne journée.
Merci pour votre reponse!
je referai ces 2 examens et je vous reviendrai dès que j’ai les resultats!
merci encore
Bonjour! Je vous reviens car hier j’ai eu mes nouvaux résultats de prise de sang après avoir pris du clomid pendants 6 semaines avec des pauses. Avant cette pris de sang j’ai arrêté le traitement 2 jours. Les resultats sont les suivants: fsh 3,9mUI/ml (3,4 à 12mUI/ml), LH 7,1mUI/ml (2 à 14mUI/ml), testostérone 13,8 ng/ml (3 à 10ng/ml ).
Merci de commenter ces resultats pour moi.
Mon médecin m’a dit qu’il ne savait pas à quoi est dû le taux bas de FSH du coup je veux voir un autre médecin parce qu’il ne m’inspire pas confiance.
Bonjour Yassine,
vous avez des nouvelles par rapport à votre cas ? , je soufre aussi d’une azoospermie , après deux bilans .
Merci
Bonjour Llee!
J’ai reçu le resultat de mon spermogramme hier et toujours azoospermie.
Bonjour yacine,
Je suis heureuse de constater que les taux de FSH et de LH sont désormais revenus dans des valeurs considérées comme normales. Il faut donc supposer que le traitement a été efficace. La testostérone a augmenté, ce qui n’est pas préoccupant puisque la prise de citrate de clomiphène (Clomid) à long terme peut augmenter les niveaux de testostérone.
Il est tout à fait normal de chercher à obtenir un deuxième avis médical, mais n’en veuillez pas trop à votre médecin. La médecine est une science complexe. Il est difficile de tout connaître à fond et il vaut mieux un médecin qui avoue franchement son ignorance dans un domaine ou sur un sujet concret plutôt qu’un médecin qui prétend tout savoir. Dans le cas qui vous occupe, cherchez l’avis d’un endocrinologue, le spécialiste chargé des maladies liées aux hormones.
À bientôt.
Bonjour! je viens une fois de plus vous faire part de mes nouveaux resultats! D’abord un petit resumé: j’ai une azoospermie que j’ai decouvert il y a 8 mois de celà et j’ai suivi un traitement hormonal (androtardyl) pendant 3 mois car j’avais une testoterone faible 2,1 ng/ml normal entre 3 et 10,4ng/ml, fsh 2,7mUI/ml normal entre 3,4 et 12mUI/ml et lh 4,7mUI/ml normal entre 2 et 14,3mUI/ml. Après 3 mois de traitement, toujours azoospermie et mon medecin a decidé de changer de traitement que j’ai pris aussi pendant 3 mois et toujours ce resultat negatif. j’ai refait une autre prise de sang après 1 mois de pause et voilà le resultat: fsh 2,3 ( la fsh baisse davantage) et testosterone 7.
Actuellement je suis sous clomid depuis 1 mois. Maintenant mes questions sont les suivantes:
Combien de temps peut durer la guérison d’un hypogonadisme hypogonadotrope?
Que pensez vous de mon cas? j’ai appris que c’est un cas très rare.
NB: j’ai remarqué que mes testicules et les épididymes ont considerable grandi pourtant il y a 4 mois une échographie disait que mes testicules étaient de volume normal.
Cordialement!
Bonjour Yacine,
Le Clomid est un traitement de substitution pour contrôler la production hormonale, dans votre cas la FSH. À notre avis, on ne peut pas parler de guérison à proprement parler, mais d’un contrôle pour pallier le déficit hormonal.
Je n’ai pas de réponse sûre à vous apporter en ce qui concerne la taille des testicules et des épididymes, mais l’apport exogène de testostérone pourrait en être responsable. Je pense qu’il n’y a pas lieu de s’inquiéter.
Avez-vous eu l’occasion de refaire un examen sanguin et un spermogramme pour vérifier l’efficacité du traitement ?
Bonjour Jessica Escudero!
Je viens une fois de plus solliciter votre avis sur ma situation. aujourd’hui je sens des picotements dans le testicule droit qui me procure une bonne sensation lorsque je le tapote douce. pourtant mon rdv avec le medecin c’est ce 20 septembre. pensez vous que c’est grave!!? Merci davance et bonne journée
Bonjour Yacine,
La sensation de picotement est peut-être due au bon fonctionnement du traitement hormonal. Si ce n’est pas douloureux, il n’y a pas lieu de s’inquiéter. Attendez votre rendez-vous du 20 septembre et votre médecin pourra vous recommander.
Bon courage, et bonne semaine,
Bonsoir. Je suis marié depuis 8 mois et déjà à 5 mois de
mariage nous avons fait ma femme et moi des examens
d’hypofertilité et à ma grande surprise je suis
azoospermique. par ailleurs j’ai fait l’examen sanguin de
dosage hormonal et voilà les résultats fsh=2,7 (nomale
3,4-12mUI/ml), lh 4,7 (nomale 2-14,3mUI/ml), prolactine
16,6ng/ml normalement le max est 15ng/ml, testoterone 2,1ng/ml
(normale 3-10,6). le medecin ma prescrit de l’androtardyl injectable chaque moi pendant 3 mois. j’ai commencé cette injection le 13 mai et l 12 Aout j’ai fait un autre spermogramme et toujours azoospermie comme conclusion sauf le volume de sperme qui est passé de 1.6 à 3ml et le ph de 9 à 8, rien à changer. je suis parti voir un urologue qui m’a fait une echographie des testicules, des vesicules seminales des reins et il conclut que tout va bien (volume testicule 18ccs). il m’ a prescrit les comprimés suivants proviron et nolvadex que je prends matin et soir tous les jours. je vous ecrit pour avoir votre avis sur ma situation. pensez vous qu’il peut s’agir d’une obstruction?. Merci et bonne journée.
Bonjour Yacine,
Selon vos taux hormonaux, on peut observer un déficit d’hormone FSH. Il semble que vous souffriez d’hypogonadisme secondaire. Le problème de votre stérilité n’est pas dû aux testicules à proprement parlé, mais bien aux hormones produites par votre cerveau. En ce sens, il ne s’agit pas d’une obstruction.
Le déficit de FSH déclenche un déficit en testostérone, qui est responsable de produire les spermatozoïdes. S’il n’y a pas suffisamment de FSH, il n’y aura donc pas de testostérone, donc pas de production spermatique, ce qui vous produit l’azoospermie.
Ce qui est encourageant, c’est que votre problème ne provient pas des testicules ( l’échographie était satisfaisante). Votre médecin vous a prescrit une thérapie hormonale de substitution pour équilibrer vos taux de FSH et pallier à ce trouble. Il existe de nombreux traitements hormonaux sur le marché, et comme chaque personne est différente, il faut trouver le traitement qui corresponde à chacun, d’où l’inefficacité de l’androtardyl qui n’a pas fonctionné chez vous. Le nouveau traitement est une nouvelle tentative.
Nous vous recommandons de suivre ce traitement, et s’il ne fonctionne pas, votre médecin décidera de changer de thérapie hormonale une nouvelle fois jusqu’à trouver le traitement idéal qui s’adapte à vous.
Tentez de ne pas vous inquiéter car lorsque vous aurez trouvé le traitement adéquat, la production des spermatozoïdes reviendra à l’état normal.
J’espère vous avoir aidé,
bonne journée,
ok merci pour votre réponse et rapide d’ailleurs. Merci encore pour ce grand optimisme que vous me donnez.
Bonjour, je recherche des témoignages sur les hormones de fertilité qui transforment un homme en femme. Savez-vous les doses recommandées et si je peux me les procurer à la pharmacie sans ordonnance?
Bonjour Mélusine,
Le traitement des femmes trans se compose essentiellement de médicaments qui freinent la production de testostérone auxquels on ajoute des œstrogènes. Le ralentissement de la production de testostérone est uniquement nécessaire chez les personnes transsexuelles qui n’ont pas encore subi d’opération chirurgicale parce que, après la vaginoplastie, les sources de la production de testostérone, à savoir les testicules, ne sont plus présentes. Sous l’influence du traitement hormonal, les caractéristiques sexuelles masculines vont progressivement céder la place à des caractéristiques de plus en plus féminines. Après la chirurgie de réassignation sexuelle, il faut continuer à prendre des œstrogènes, toute sa vie durant, sauf contre-indications.
Pour l’hormonothérapie deux oestrogènes naturels et synthétiques sont disponibles dans le commerce. Les oestrogènes synthétiques sont généralement moins chers mais plus susceptibles aux effets secondaires que sont les oestrogènes naturels. Les produits à base de phyto-oestrogènes sont disponibles dans les magasins d’aliments naturels, mais ne sont pas soumises à autorisation, et sont généralement très inefficaces du fait de leur très faible dose – les promotions des fabricants de ces produits doivent être traitées avec un grand scepticisme.
La plupart des préparations qui sont autorisées pour une utilisation traitement hormonal ne sont disponibles que sur ordonnance d’un médecin.
J’espère vous avoir aidée,