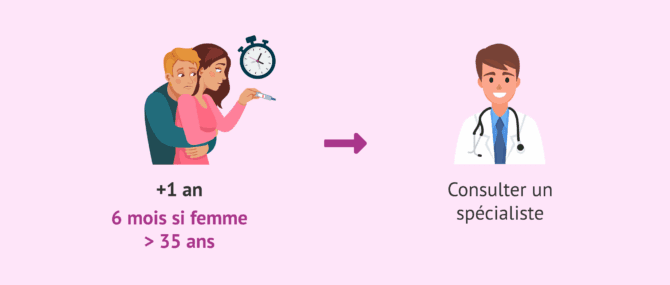
Après un an (6 mois si la femme a plus de 35-38 ans) à maintenir des relations sexuelles en cherchant une grossesse sans y parvenir, il est possible que le couple ait des problèmes de fertilité et, pour cette raison, arrivés à ce stade, il serait recommandable que tant l'homme que la femme effectuent les tests de fertilité nécessaires.
Dans le cas de la femme, l'étude de fertilité féminine consiste essentiellement en une analyse hormonale, une échographie et un caryotype. Il est également possible de faire d'autres tests, comme l'hystérosalpingographie (HSG). De la même manière, l'étude de fertilité pour la femme est la même s'il s'agit d'un couple de femmes ou d'une femme qui cherche à être mère en solo.
Une fois l'étude de fertilité réalisée, il sera possible d'appliquer le traitement de procréation assistée le plus adéquat pour aider la femme ou le couple à obtenir la grossesse.
Vous trouverez ci-dessous un index des 11 points que nous allons aborder dans cet article.
- 1.
- 1.1.
- 2.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 7.5.
- 7.6.
- 8.
- 9.
- 10.
- 11.
Quand consulter un spécialiste?
Lorsque des problèmes de conception apparaissent, les deux membres du couple doivent effectuer les tests pour l'étude de fertilité afin d'essayer de découvrir la cause qui leur rend difficile le fait de devenir parents.
Il est nécessaire que les deux effectuent l'étude de fertilité, puisque l'origine de l'infertilité peut avoir un facteur masculin, féminin ou même mixte (tant chez l'homme que chez la femme).
En général, il est recommandé de consulter un spécialiste et de réaliser l'étude de fertilité lorsque le couple a des relations sexuelles depuis au moins un an sans protection contraceptive et que, malgré cela, il n'a pas obtenu de grossesse. Cependant, ce délai est réduit à 6 mois si la femme a plus de 35-38 ans.
À ce moment-là, il serait recommandable que le couple consulte un spécialiste pour faire une étude de fertilité tant féminine que masculine.
De plus, les femmes qui cherchent la maternité en solo et les couples de femmes qui souhaitent être mères devront également effectuer ces tests avant de faire un traitement de procréation assistée.
Étude de fertilité basique chez la femme
Plus précisément, pour le diagnostic de l'infertilité féminine, le gynécologue ouvre un dossier médical et interroge la femme sur des aspects de sa vie reproductive : si elle a des enfants précédents, si elle a eu un avortement, si elle a pris des contraceptifs, si elle a subi une chirurgie, etc.
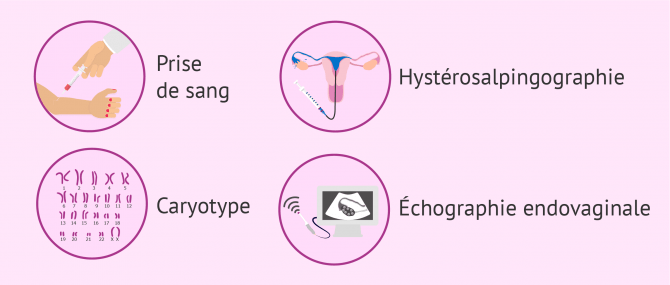
Ensuite, le médecin demandera les tests de fertilité habituels, qui sont généralement les suivants :
- Analyse hormonale
- pour évaluer le niveau des hormones sexuelles et d'autres hormones qui agissent dans le cycle menstruel.
- Échographie
- évaluation de l'anatomie utérine et de l'état des ovaires.
- Étude du caryotype
- pour voir s'il y a une altération chromosomique.
- Hystérosalpingographie
- évaluation des trompes de Fallope et de leur perméabilité. Habituellement, elle n'est réalisée que s'il y a une possibilité d'opter pour une insémination artificielle.
Si le résultat de l'un de ces tests est altéré, le médecin peut demander d'autres examens complémentaires, comme une biopsie endométriale ou une hystéroscopie, dont nous parlerons plus tard.
Analyse hormonale
C'est l'un des premiers tests effectués afin de vérifier qu'il n'existe pas de problèmes endocriniens affectant le cycle menstruel. De plus, les valeurs hormonales apportent également des informations sur l'état de la réserve ovarienne et sur la fonctionnalité des ovaires et de l'hypophyse de la femme.
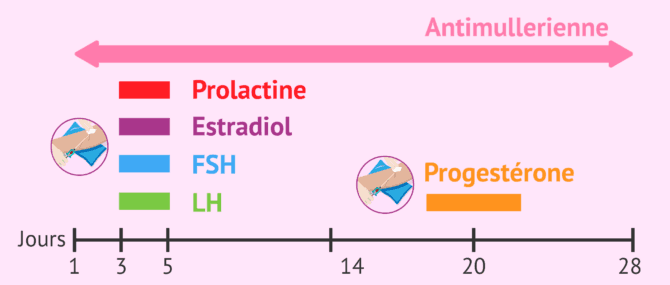
Les principales hormones évaluées sont les suivantes :
- FSH
- est une gonadotrophine sécrétée par l'hypophyse qui peut aider à évaluer l'état de la réserve ovarienne.
- LH
- est également une gonadotrophine hypophysaire qui apporte des informations sur le fonctionnement des ovaires et sur l'ovulation.
- Prolactine
- est une hormone sécrétée par l'hypophyse qui aide à évaluer le fonctionnement du cycle menstruel et de l'hypophyse.
- Estradiol
- est une hormone ovarienne qui sert à évaluer le développement folliculaire et la réserve ovarienne.
- Progestérone
- est sécrétée par l'ovaire après l'ovulation. Par conséquent, la progestérone indique si l'ovule a été libéré ou s'il y a des problèmes d'anovulation.
- Hormone anti-müllérienne (AMH)
- est proportionnelle à la quantité d'ovules disponibles dans l'ovaire, elle sert donc à estimer la réserve ovarienne de la femme.
L'analyse de la FSH, de la LH, de l'estradiol et de la prolactine consiste en un profil d'hormones basales et, par conséquent, le prélèvement de sang doit être effectué entre les jours 3 et 5 du cycle menstruel, quand les ovaires sont encore au repos.
L'analyse de l'AMH est également souvent effectuée avec ce profil basal, bien qu'elle puisse être quantifiée à n'importe quel moment du cycle, car ses niveaux ne varient pas.
En ce qui concerne la progestérone, cette analyse doit être effectuée vers le jour 20 du cycle menstruel pour savoir si l'ovulation a eu lieu.
Pour plus d'informations sur l'analyse des hormones féminines, vous pouvez accéder au post suivant: Bilan hormonal de fertilité chez la femme: quel est le taux normal?
D'autres hormones qui sont généralement évaluées en même temps que l'analyse de sang précédente sont les suivantes : TSH, thyroxine libre, triiodothyronine libre et testostérone totale. Si leurs niveaux sont hors de la normale, ils peuvent influencer directement les hormones qui contrôlent le cycle menstruel et l'ovulation.
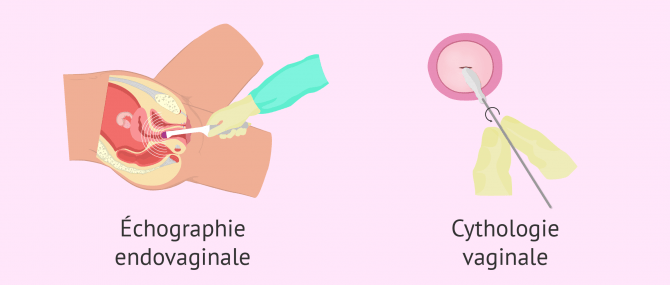
Échographie
Lors d'une étude de fertilité féminine, une échographie transvaginale est réalisée chez la femme pour observer l'utérus et les ovaires avec deux objectifs clairs :
- Vérifier s'il existe une malformation utérine ou une autre complication anatomique.
- Faire un comptage des follicules antraux (CFA), idéalement dans les premiers jours du cycle menstruel, pour évaluer la réserve ovarienne.
Pour faire l'échographie, le gynécologue introduit par le vagin une sonde recouverte d'un préservatif et de gel lubrifiant. Cette sonde envoie des ondes sonores qui permettent de visualiser sur un écran la structure de l'utérus et des ovaires en rebondissant contre ces organes. La femme peut remarquer une légère gêne due à la pression de la sonde, mais l'examen est indolore.
Lors de cette même consultation chez le gynécologue, une cytologie vaginale ou test de Papanicolaou est également souvent effectuée pour voir s'il existe un type d'infection ou d'altération du col de l'utérus qui affecte la fertilité. Pour cela, une petite quantité de cellules du col utérin est obtenue par un léger grattage et envoyée pour analyse.
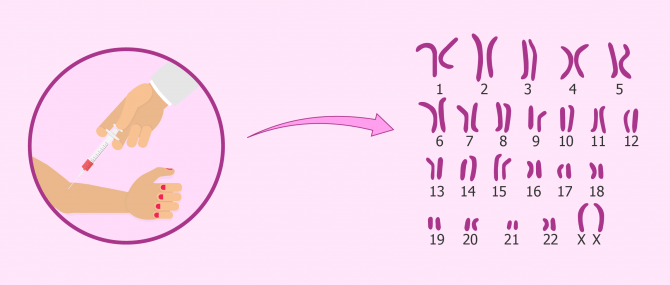
Étude du caryotype
Le caryotype est l'ensemble des chromosomes que possède chaque cellule, où le matériel génétique se trouve compacté. Chez l'être humain, la dotation chromosomique est de 46 chromosomes, parmi lesquels on distingue 22 paires de chromosomes non sexuels (autosomes) et 2 chromosomes sexuels (XX pour la femme et XY pour l'homme).
L'étude du caryotype sert à rechercher d'éventuelles altérations dans le nombre ou la structure des chromosomes qui pourraient provoquer une infertilité.
Comme toutes les cellules possédant un noyau disposent de chromosomes, le caryotype est réalisé par une simple analyse de sang. Les cellules à analyser seraient les globules blancs ou lymphocytes.
Le test du caryotype est généralement toujours effectué lors de l'étude de fertilité féminine, et aussi masculine, mais il est particulièrement important dans les cas de fausses couches à répétition ou d'échecs d'implantation.
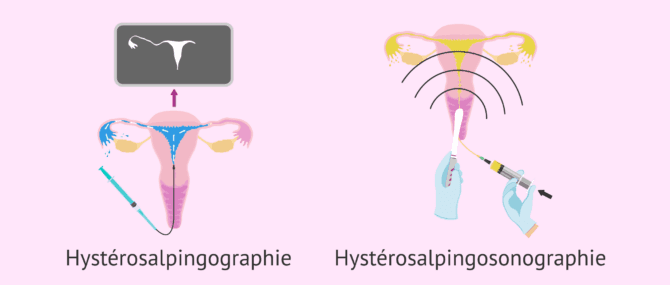
Hystérosalpingographie (HSG)
L'hystérosalpingographie ou utérosalpingographie est un test diagnostique utilisé pour voir la structure de l'utérus et des trompes de Fallope au moyen de rayons X et d'un produit de contraste.
De plus, ce test apporte également des informations sur la perméabilité des trompes de Fallope.
C'est très important au moment de déterminer la technique de procréation assistée la plus adéquate, car si les trompes ne sont pas perméables, la fécondation naturelle ne pourra pas avoir lieu et une insémination artificielle ne pourra pas être réalisée, rendant nécessaire le recours à une fécondation in vitro (FIV).
C'est pourquoi, si pour d'autres raisons la réalisation d'une FIV est déjà indiquée, il ne sera pas nécessaire de réaliser l'hystérosalpingographie lors de l'étude de fertilité de la femme, car pour réaliser ce traitement de procréation assistée, il n'est pas nécessaire de vérifier la perméabilité des trompes.
Pour faire l'HSG, la femme se place sur une table d'examen en position gynécologique et un cathéter est introduit dans le col de l'utérus. À travers ce cathéter passera un produit de contraste liquide radiopaque qui circulera dans le col utérin, l'utérus et les trompes de Fallope, ce qui permettra de prendre différentes images par radiographie. Enfin, le produit de contraste sortira dans la cavité pelvienne s'il n'existe aucune obstruction dans les trompes.
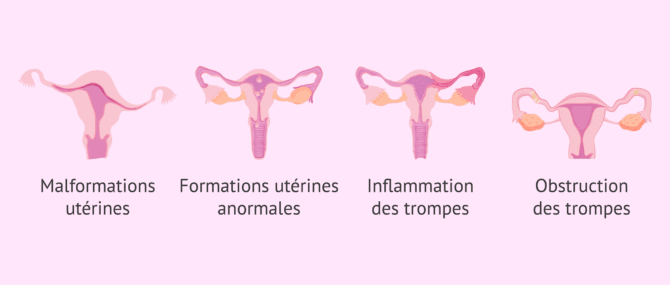
L'étude de l'hystérosalpingographie aide à diagnostiquer des altérations telles que les suivantes :
- Malformations utérines structurelles: utérus unicorne, cloisons, etc.
- Formations anormales dans l'utérus: fibromes, polypes ou adhérences.
- Pathologies qui enflamment les trompes, comme la salpingite.
- Pathologies qui obstruent les trompes, comme l'hydrosalpinx.
De même, il peut arriver que l'hystérosalpingographie débouche les trompes de Fallope grâce à la pression du passage du produit de contraste liquide. C'est pourquoi certaines femmes parviennent à une grossesse naturelle après avoir effectué ce test.
Autres tests de fertilité
Parfois, une étude plus complète est nécessaire pour découvrir ou confirmer la cause de l'infertilité féminine.
Ci-dessous, nous allons commenter d'autres tests complémentaires pertinents dans l'étude de fertilité féminine :
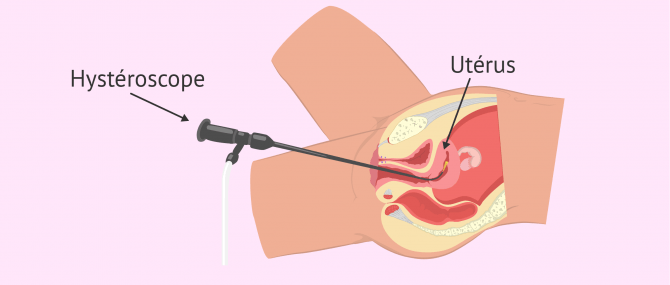
Hystéroscopie (HSC)
L'hystéroscopie est un examen endoscopique qui permet de voir directement l'utérus pour diagnostiquer des anomalies utérines telles que des polypes, des fibromes ou des lésions de l'endomètre qui ne peuvent pas être diagnostiquées avec certitude par échographie ou hystérosalpingographie.
Cette exploration gynécologique, si elle est uniquement diagnostique, peut être réalisée au cabinet même et consiste à introduire par le vagin et le col de l'utérus un hystéroscope (tube muni d'une caméra) pour observer la cavité utérine.
Avec l'hystéroscopie, on peut également observer les orifices d'entrée des trompes de Fallope, mais l'hystéroscope ne peut pas y pénétrer en raison de son petit diamètre.
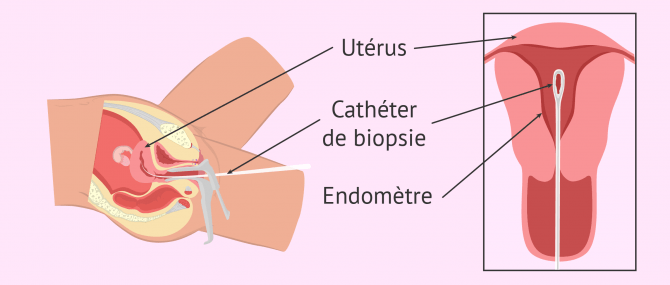
Biopsie endométriale
Il s'agit d'un test diagnostique lors duquel un échantillon de tissu endométrial (couche interne de l'utérus) est prélevé et examiniert au microscope pour voir s'il existe un type d'anormalité dans les cellules.
Pour faire la biopsie de l'endomètre, un petit tube est inséré à travers le col utérin jusqu'à l'intérieur de l'utérus et une petite quantité d'endomètre est aspirée. La procédure peut être réalisée avec ou sin anesthésie locale au cabinet du gynécologue.
Le tissu obtenu lors de la biopsie endométriale peut également être utilisé pour réaliser le test ERA de réceptivité endométriale ou des tests pour évaluer le microbiome utérin (test EMMA et test ALICE). Ce sont des tests complémentaires qui peuvent être effectués pour évaluer de manière plus complète l'endomètre, car c'est la couche utérine où l'embryon doit s'implanter. C'est pourquoi ce type de tests est généralement indiqué dans les cas d'échecs d'implantation.
Vos questions fréquentes
Quels sont les principaux tests d'infertilité féminine ?
Les principaux examens pour l'étude de la fertilité chez la femme sont les suivants :
- Analyses sanguines où différentes hormones sont analysées, telles que la FSH, la LH, l'estradiol, l'hormone anti-müllérienne (AMH), la TSH, la prolactine et la progestérone.
- Test pour évaluer la perméabilité tubaire, connu sous le nom de hystérosalpingographie.
- Échographie avec comptage des follicules antraux (CFA).

Bien que ces examens constituent les tests de base dans l'étude de la fertilité féminine, il est également possible de demander des examens complémentaires tels qu'une analyse de caryotype, une hystéroscopie ou une biopsie endométriale si le spécialiste le juge approprié.
En quoi consiste l’hystérosalpingographie ?
C'est un examen radiologique lors duquel on étudie l'existence d'une pathologie dans la cavité utérine, ainsi que la perméabilité des trompes de Fallope. Il est recommandé d'effectuer des examens pour déterminer les causes de la stérilité primaire.
Il consiste à introduire une petite canule jusqu’à l'entrée de l'utérus, à travers laquelle est injecté le liquide de contraste qui remplira la cavité et les trompes. Ensuite, plusieurs radiographies sont prises pour détecter des irrégularités ou une obstruction des structures.
C'est un examen simple, idéalement effectué dans les 10 premiers jours du cycle. Au cours de l’examen, vous pouvez remarquer des symptômes similaires aux règles. Il ne nécessite pas d'hospitalisation et sa durée varie entre 15 et 30 minutes.
Comment savoir si je suis une femme stérile ou fertile ?
Si vous souhaitez connaître votre état de fertilité, le mieux est de réaliser un bilan complet de fertilité.
Celui-ci comprend une échographie transvaginale et un frottis cervical afin d'écarter toute anomalie utérine ou autre pathologie. De plus, un comptage des follicules antraux sera effectué afin de connaître la réserve ovarienne.
Une analyse hormonale complète, une hystérosalpingographie et même un caryotype seront également réalisés.
Y a-t-il un examen de fertilité féminine maison ?
Les tests qui évaluent la fertilité féminine sont déterminés par un spécialiste. Cependant, il existe des tests que vous pouvez faire à la maison pour identifier le moment de l'ovulation et donc le moment le plus fertile du cycle menstruel de la femme (mais cela ne signifie pas qu'il n'y a pas de problème de fertilité sous-jacent).
Parmi ces tests, on peut citer : la détection de l'augmentation de la température basale du corps, l'évaluation de la glaire cervicale et de la position du col de l'utérus, et la détection de l'hormone LH à l'aide d'un test d'ovulation.
Où puis-je me faire un examen de fertilité ?
Cela dépendra du type de test à réaliser. Cependant, il est recommandé de réaliser un bilan de fertilité complet. Pour cela, vous pouvez vous rendre dans une clinique de fertilité ou un centre de procréation assistée, car la plupart des tests peuvent y être réalisés.
En revanche, si l'étude de fertilité est demandée par un gynécologue privé, il sera alors nécessaire de se rendre dans un centre d'analyses cliniques pour effectuer l'analyse hormonale et le caryotype, dans un centre d'imagerie médicale pour réaliser l'hystérosalpingographie, etc.
L'échographie et la cytologie peuvent être réalisées dans le cabinet du gynécologue.
Le bilan d'infertilité féminine est-il pris en charge par la Sécu ?
L'étude de la fertilité féminine comprend différents tests qui peuvent tous être réalisés par la Sécurité sociale. De même, il est également possible de réaliser des tests de fertilité masculine.
Dans les centres publics, ces tests sont entièrement gratuits, sauf s'il s'agit d'un test complémentaire très novateur pour lequel les moyens adéquats ne sont pas disponibles.
Dans tous les cas, pour que l'étude de fertilité soit réalisée dans les hôpitaux publics, il est nécessaire de remplir une série de conditions d'admission aux traitements de procréation assistée exigées par la communauté autonome correspondante.
Parmi les critères d'accès à un traitement de fertilité pris en charge par la sécurité sociale, on peut citer le fait d'avoir moins de 40 ans, de ne pas avoir d'enfant commun et de ne pas avoir subi de stérilisation volontaire, comme la ligature des trompes, par exemple.
La rédaction vous recommande
Dans le cadre de l'étude de la fertilité féminine, il est important de savoir interpréter les taux d'hormones que l'on nous donne en laboratoire afin de savoir si nous pouvons avoir des enfants de façon naturelle. Nous vous expliquons dans cet article comment les interpréter: Le bilan hormonal de la femme.
De nombreux facteurs sont à l'origine de l'existence ou absence de fertilité chez la femme. L'un d'entre eux est la réserve ovarienne. Elle indique la quantité d'ovules dont dispose une femme à un moment précis de sa vie. Une bonne réserve ovarienne augmente le taux de réussite de grossesse. Pour en savoir plus, nous vous recommandons de lire notre article: La réserve ovarienne.
Pour connaître tous les facteurs qui entrent en jeu dans la fécondité, et qui permettent la grossesse, voici plus d'informations sur: La stérilité féminine.
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
Brodin T, Hadziosmanovic N, Berglund L, Olovsson M, Holte J. Antimüllerian Hormone Levels Are Strongly Associated With Live-Birth Rates After Assisted Reproduction. J Clin Endocrinol Metab. March 2013, 98(3):1107–1114 (Voir)
Carvajal R, Alba J, Cortínez A, Carvajal A, Miranda C, Romero C, Vantman D. Niveles de hormona antimüllerina y factor neurotrófico derivado del cerebro como predictores de función ovárica. Rev Hosp Clín Univ Chile 2012; 23: 159-67 (Voir)
Guzman L, Ortega-Hrepich C, Polyzos NP, Anckaert E, Verheyen G, Coucke W, Devroey P, Tournaye H, Smitz J, De Vos M. A prediction model to select PCOS patients suitable for IVM treatment based on anti-Müllerian hormone and antral follicle count. Human Reproduction, 2013, 28 (5): 1261–1266 (Voir)
Pellerito JS, McCarthy SM, Doyle MB, Glickman MG, DeCherney AH. Diagnosis of uterine anomalies: relative accuracy of MR imaging, endovaginal sonography, and hysterosalpingography. Radiology 1992; 183:795-800 (Voir)
Practice Committee of the American Society for Reproductive Medicine. Electronic address: [email protected]; Practice Committee of the American Society for Reproductive Medicine. Fertility evaluation of infertile women: a committee opinion. Fertil Steril. 2021 Nov;116(5):1255-1265. doi: 10.1016/j.fertnstert.2021.08.038. Epub 2021 Oct 2. PMID: 34607703. (Voir)
Ramalho de Carvalho B, Gomes Sobrinho DB, Vieira AD, Resende MP, Barbosa AC, Silva AA, Nakagava HM. Ovarian reserve assessment for infertility investigation. International Scholarly Research Network. ISRN Obstetrics and Gynecology. Volume 2012, Article ID 576385, 10 pages. doi:10.5402/2012/576385 (Voir)
Romero Guadix B, Martínez Navarro L, Arribas Mir L. Esterilidad: manejo desde la consulta del médico de familia. AMF. 2002; 8 (6): 304-311.
Vos questions fréquentes: 'Quels sont les principaux tests d'infertilité féminine ?', 'En quoi consiste l’hystérosalpingographie ?', 'Comment savoir si je suis une femme stérile ou fertile ?', 'Y a-t-il un examen de fertilité féminine maison ?', 'Où puis-je me faire un examen de fertilité ?' et 'Le bilan d'infertilité féminine est-il pris en charge par la Sécu ?'.



Bonjour, je voudrais savoir quand s’inquiéter quand on ne peut pas concevoir. Ça fait près de 6 mois que j’essaye de tomber enceinte, et rien. Quand faire une étude de fertilité pour tomber enceinte?
Bonjour Lindsay,
Après un an d’essais infructueux pour obtenir une grossesse, il est recommandé que les deux membres du couple se soumettent à une série d’examens médicaux pour vérifier l’état de leur fertilité.
Dans le cas où la femme a plus de 36 ans, et j’ignore si c’est votre cas, il est conseillé de passer ces examens après 6 mois de tentatives infructueuses.
Les examens médicaux de fertilité féminine consistent à passer des examens gynécologiques, ainsi que des examens sanguins et complémentaires: cythologie, échographie intra-vaginale, hystérosalpingographie, etc.
Vous pouvez donc demander à votre gynécologue de passer ces examens.
J’espère vous avoir aidée,