La fécondation in vitro (FIV) est une technique de procréation assistée très complexe utilisée dans tous les centres de fertilité pour aider les couples ou les femmes seules qui ont des difficultés à obtenir une grossesse.
Le succès de la FIV dépend de nombreux facteurs, mais l'âge de la femme est l'un des plus importants. En outre, des spermatozoïdes de bonne qualité dans l'échantillon de sperme influenceront également les chances de réussite de ce traitement.
D'autre part, en raison du coût des médicaments hormonaux et de toute la technologie utilisée pour réaliser cette technique, le prix total de la FIV est assez élevé.
Vous trouverez ci-dessous un index des 14 points que nous allons aborder dans cet article.
- 1.
- 2.
- 3.
- 3.1.
- 3.2.
- 4.
- 4.1.
- 4.2.
- 5.
- 6.
- 7.
- 7.1.
- 7.2.
- 8.
- 9.
- 9.1.
- 9.2.
- 9.3.
- 9.4.
- 10.
- 10.1.
- 10.2.
- 10.3.
- 10.4.
- 10.5.
- 10.6.
- 10.7.
- 10.8.
- 10.9.
- 11.
- 12.
- 13.
- 14.
Définition de la fécondation in vitro (FIV)
La fécondation in vitro (FIV) est un traitement de fertilité qui consiste à prélever des ovules dans les ovaires de la femme par ponction folliculaire, puis à les féconder en laboratoire avec le sperme de l'homme (ou, le cas échéant, d'un donneur). Les embryons sont ensuite suivis en culture jusqu'à leur transfert dans l'utérus de la femme afin d'obtenir une grossesse.
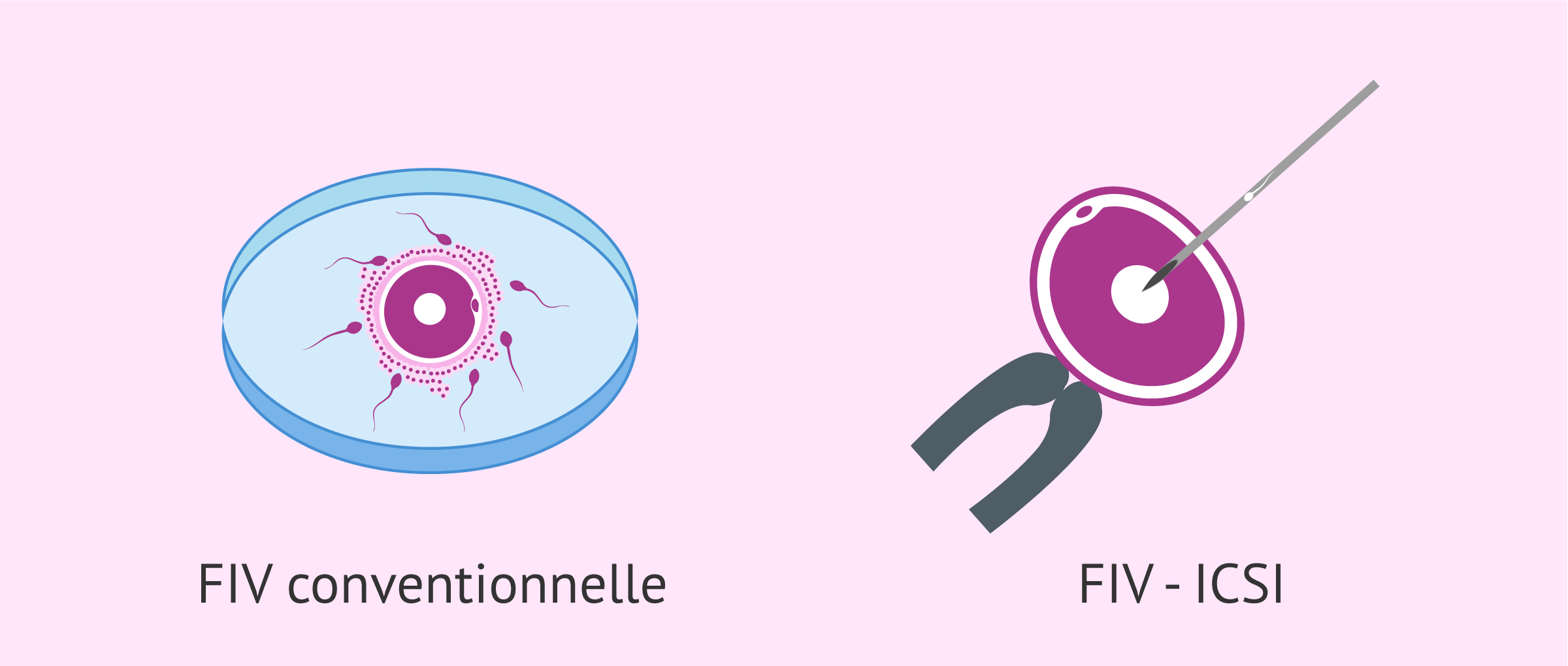
En fonction de la technique utilisée pour fusionner les gamètes (ovule et sperme) et donner naissance à un embryon, on distingue les types de FIV suivants:
- FIV conventionnelle
- Les ovules et les spermatozoïdes sont placés dans la même boîte de culture, en attendant qu'ils puissent fusionner d'eux-mêmes.
- ICSI (injection intracytoplasmique de spermatozoïdes)
- Le spermatozoïde est introduit directement dans l'ovule par une micro-injection.
Le recours à l'une ou l'autre des techniques de FIV dépendra des conditions d'infertilité de chaque couple, ainsi que des préférences de chaque centre de reproduction assistée.
Si vous souhaitez connaître plus en détail les différences entre l'une ou l'autre méthode de fusion des gamètes, vous pouvez lire cet article: FIV ou ICSI: Quelle est la différence? Laquelle est la meilleure?
Différence entre la FIV et l'insémination artificielle (IA)
L'insémination artificielle (IA) est une autre technique de procréation assistée plus simple que la FIV. L'IA consiste à introduire le sperme de l'homme (ou le sperme d'un donneur, si nécessaire) dans l'utérus de la femme et à laisser la fécondation se produire naturellement.
La FIV implique donc une procédure plus complexe que l'IA. La FIV nécessite davantage d'étapes tout au long du traitement et même une petite intervention chirurgicale appelée ponction folliculaire pour retirer les ovules.
Malgré cela, la probabilité d'une grossesse est plus élevée avec la FIV qu'avec l'IA, ce qui fait de la FIV une technique appliquée dans un grand nombre de cas.
Certaines personnes désignent par erreur la FIV par le terme insémination in vitro. De même, il est possible de trouver le terme fécondation in vitro, qui est plus couramment utilisé en Amérique latine.
Vous pouvez en savoir plus sur ce sujet en cliquant sur le lien suivant: Quelles sont les différences entre l'insémination artificielle et la fécondation in vitro?
Quand la FIV est-elle nécessaire?
Il existe plusieurs causes d'infertilité qui peuvent conduire un couple ou une femme à avoir recours à la FIV pour obtenir une grossesse. L'infertilité peut être due à des problèmes masculins ou féminins, ou même à une combinaison des deux.
Voici les indications les plus courantes de la fécondation in vitro.
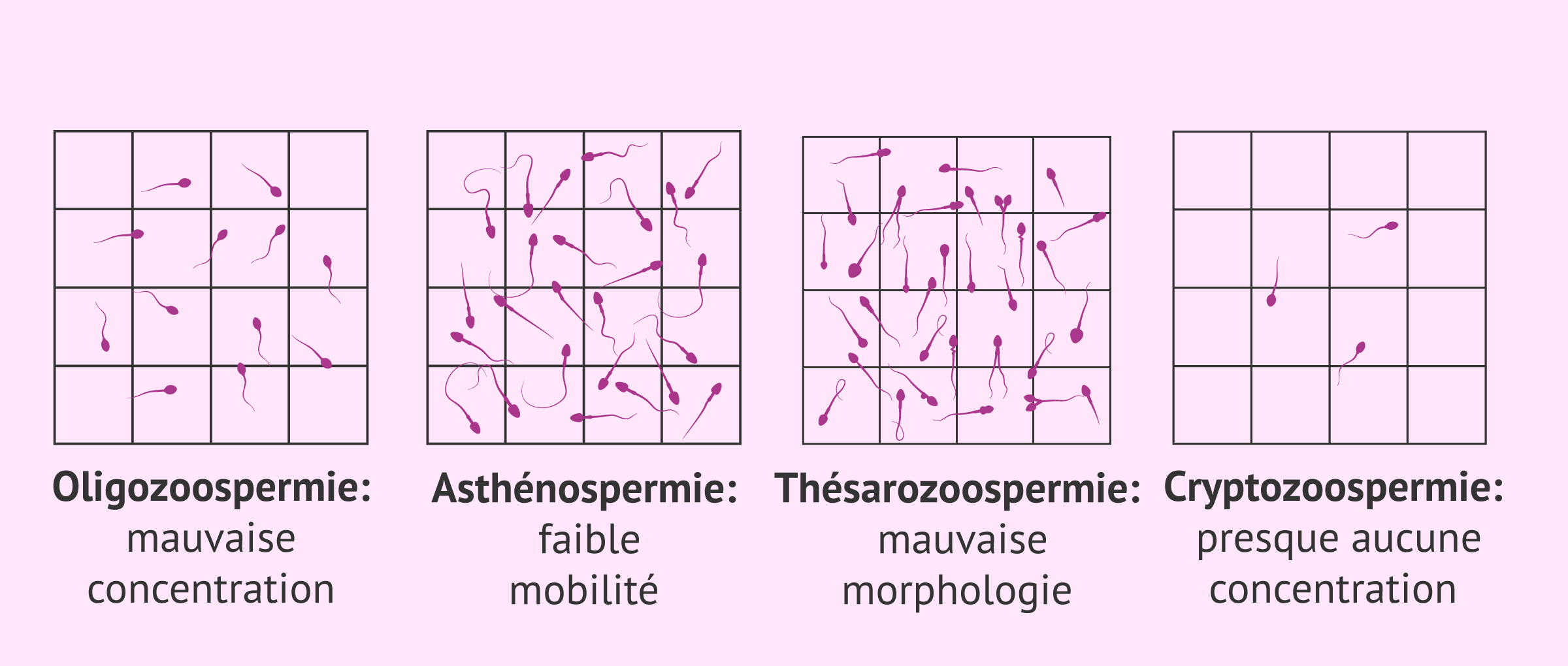
L'infertilité masculine
Ante casos moderados o graves de infertilidad masculina, se puede recurrir a la fecundación in vitro (FIV) para intentar conseguir el embarazo:
- Oligozoospermie
- peu de spermatozoïdes dans l'éjaculat.
- Astenozoospermie
- spermatozoïdes lents ou immobiles.
- Tératozoospermie
- spermatozoïdes présentant des formes anormales de tête, de cou et/ou de queue.
- Cryptozoospermie
- la concentration de sperme est très faible.
- Oligoasthenoteratozoospermie
- combinaison de plusieurs anomalies des spermatozoïdes.
Si ce sujet vous intéresse, nous vous recommandons de lire l'article suivant: Qu'est-ce qui cause l'infertilité masculine? - Symptômes et solutions
L'infertilité féminine
La fécondation in vitro (FIV) sera la technique de procréation assistée indiquée en cas de problèmes d'infertilité féminine tels que:
- Facteur tubaire (altérations des trompes de Fallope qui provoquent une obstruction).
- Endométriose modérée.
- La faible réserve ovarienne.
- Age maternel avancé.
En outre, la FIV peut également être indiquée en cas d'échec antérieur de l'insémination artificielle (IA).
Conditions requises pour la FIV
Bien que la technique de fécondation in vitro soit une technique répandue qui peut aider de nombreux patients, elle présente certaines exigences.
Requêtes pour la femme
Pour pouvoir réaliser une fécondation in vitro, la femme doit être en mesure de produire des ovules matures. En outre, il est nécessaire que la patiente ne présente pas de problèmes ou d'anomalies utérines qui empêchent l'implantation de l'embryon ou l'évolution de la grossesse.
En revanche, si la femme a une réserve ovarienne réduite et qu'il n'est pas possible d'obtenir des ovules matures, une FIV avec des ovules de donneuses peut être réalisée. Si vous voulez savoir en quoi consiste ce traitement, vous pouvez lire le billet suivant: Qu'est-ce que le don d'ovocytes et quel est le prix du traitement?
Requêtes chez l'homme
Dans le cas de l'homme, les exigences varient en fonction du type de FIV à réaliser. Si la qualité du sperme est suffisamment bonne, une FIV classique peut être réalisée. Si, en revanche, le sperme présente de graves problèmes de motilité, de morphologie ou de concentration, la technique de l'ICSI sera choisie.
Dans tous les cas, même si les conditions requises pour une FIV classique sont remplies, certaines cliniques de fertilité préfèrent pratiquer l'ICSI.
En revanche, lorsque les échantillons de sperme ne proviennent pas de l'éjaculat, comme dans le cas d'une biopsie testiculaire, l'ICSI est également nécessaire, car leur qualité est souvent très faible. Cela peut également être le cas lorsqu'on utilise du sperme congelé, car l'ICSI permet d'optimiser la quantité d'échantillon cryoconservé.
Il est également possible de réaliser une FIV avec sperme de donneur en cas d'azoospermie ou d'absence de partenaire masculin, et même une FIV avec double don, c'est-à-dire avec don d'ovules et de sperme.
En quoi consiste la fécondation in vitro?
Le processus de FIV est compliqué, car il y a plusieurs étapes que le patient doit franchir pour obtenir le succès final du traitement:
- Stimulation ovarienne contrôlée: la femme reçoit des médicaments hormonaux pendant environ 10 jours pour stimuler la production d'ovules matures afin d'obtenir un plus grand nombre d'ovules.
- Ponction ovarienne ou folliculaire: il s'agit de la procédure chirurgicale par laquelle les ovules matures sont retirés de l'ovaire. Ce processus est réalisé par aspiration, dure environ 20 à 30 minutes et nécessite une anesthésie.
- Collecte et préparation du sperme: l'échantillon de sperme est prélevé chez l'homme, généralement par masturbation, bien qu'il puisse également être obtenu par aspiration épididymaire ou biopsie testiculaire. Le sperme subit ensuite un processus de capacitation qui permettra aux spermatozoïdes de féconder et de donner naissance à un embryon.
- Fécondation: l'ovule et le sperme sont fusionnés, soit par FIV classique, soit par micro-injection (ICSI).
- Culture des embryons: une fois l'œuf fécondé, les embryons sont laissés dans un incubateur spécifique qui maintient des conditions optimales pour le développement embryonnaire. En laboratoire, l'évolution des embryons est observée jusqu'au moment du transfert, qui peut avoir lieu au 3e ou au 5e-6e jour du développement embryonnaire.
- Préparation de l'endomètre: la femme reçoit un autre traitement hormonal afin que son endomètre (couche utérine où s'implantent les embryons) ait l'aspect et l'épaisseur appropriés pour favoriser l'implantation des embryons.
- Transfert des embryons: le ou les embryons de la plus haute qualité sont choisis et transférés dans l'utérus de la femme pour attendre leur implantation et ainsi initier une grossesse. Bien qu'il soit recommandé de transférer un seul embryon pour éviter les risques liés aux grossesses multiples, en Espagne, il est permis de transférer jusqu'à 3 embryons maximum. Cependant, il est habituel de transférer 1 ou, au maximum, 2 embryons.
- Congélation d'embryons: les embryons restants qui n'ont pas été transférés et qui sont de bonne qualité sont cryoconservés par la méthode de vitrification pour une utilisation ultérieure.
- Test de grossesse: environ 15 jours après la ponction folliculaire, la femme peut faire le test de grossesse qui détecte l'hormone bêta-hCG, pour vérifier si elle est enceinte ou non.
L'article suivant explique plus en détail chacune de ces étapes de la FIV: Qu'est-ce que le processus de FIV se présente étape par étape?
Résultats et probabilité de réussite de la FIV
Comme pour toutes les techniques de procréation assistée, le succès d'un traitement de FIV est mesuré en fonction de plusieurs facteurs, l'âge du patient étant l'un des plus influents.
Ainsi, les spécialistes ont réussi à stipuler certains paramètres de réussite du traitement de la FIV, qui sont les suivants:
- 40% chez les femmes de moins de 35 ans.
- Entre 27 et 36% chez les femmes âgées de 35 à 37 ans.
- Environ 20-26% chez les femmes de 38-40 ans.
- Environ 10-13% chez les femmes de plus de 40 ans.
Lorsque nous comparons les taux de réussite entre différentes techniques ou entre différents centres de reproduction, il est important de garder à l'esprit ce que nous entendons par succès, car il arrive que les résultats soient donnés en termes de probabilité de grossesse, de probabilité d'accouchement, de probabilité d'un enfant en bonne santé à la maison, etc.
Le véritable succès de la FIV se réfère à la naissance d'un enfant en bonne santé et pas seulement au fait d'obtenir une grossesse, car malheureusement toutes les grossesses ne sont pas évolutives.
Vous pouvez en savoir plus sur les résultats et les probabilités de grossesse dans cet article: Taux de réussite de la fécondation in vitro (FIV)
Avantages et inconvénients
Comme d'autres techniques de reproduction, telles que l'insémination artificielle (IA), la fécondation in vitro présente des avantages et des inconvénients, qui sont résumés ci-dessous.
Avantages de la FIV
Les principaux avantages de la fécondation in vitro sont les suivants:
- Il a des taux de réussite élevés.
- Il permet une grossesse chez les femmes ou les couples ayant de graves problèmes de fertilité. L'ICSI offre notamment la possibilité de fécondation en cas de facteur masculin sévère comme, par exemple, l'azoospermie obstructive.
- Le processus de FIV peut être réalisé avec des ovules et des spermatozoïdes de donneurs, permettant une grossesse dans de nombreux cas d'infertilité.
- En general, los posibles efectos secundarios no son graves.
Si vous souhaitez en savoir plus sur ce sujet, vous pouvez poursuivre votre lecture ici: Quels sont les principaux avantages de la fécondation in vitro?
Inconvénients de la FIV
Cependant, la FIV présente également un certain nombre d'inconvénients ou de désavantages dont il faut tenir compte:
- Le patient doit s'auto-administrer des médicaments hormonaux, ce qui peut entraîner des complications.
- Le processus de FIV nécessite une intervention chirurgicale sous anesthésie qui, bien que simple et de courte durée, n'est pas totalement exempte de risques.
- Il est plus coûteux que d'autres techniques de reproduction comme l'IA.
D'autre part, il est important de noter que les inconvénients sont les mêmes, qu'il s'agisse d'une FIV classique ou d'une ICSI.
Les risques potentiels
Les différentes étapes du processus de FIV peuvent entraîner certains risques dont le patient doit être conscient avant de commencer le traitement. C'est pourquoi nous allons aborder ci-dessous certains des risques de la FIV:
- Syndrome d'hyperstimulation ovarienne (SHO)
- Il survient à la suite d'une réponse élevée de la femme aux médicaments de stimulation ovarienne. Le SHO se traduit par une hypertrophie ovarienne et une extravasation de liquide hors de la circulation sanguine en raison d'une perméabilité accrue des vaisseaux. Dans les cas extrêmes, le SHO peut toucher les systèmes hépatique, hématologique, rénal et respiratoire.
- Grossesse multiple
- Si un seul embryon est transféré, la probabilité d'une grossesse multiple est faible. Toutefois, si deux embryons ou plus sont transférés, cette probabilité augmente. Dans les deux cas, ces taux dépendront d'autres facteurs comme, par exemple, l'âge de la mère ou l'état de l'utérus.
- Fausses couches spontanées
- Environ 20% des grossesses obtenues par FIV se terminent par une fausse couche, et la majorité d'entre elles surviennent dans les premières semaines de grossesse. Dans tous les cas, comme pour les grossesses multiples, cela dépendra de l'âge de la patiente et de la situation de chaque femme ou couple.
- Grossesse extra-utérine
- C'est une grossesse dans laquelle l'embryon s'est implanté en dehors de la cavité utérine. Entre 2 et 5 % des femmes qui suivent un traitement de FIV peuvent connaître une grossesse extra-utérine. Ce chiffre contraste avec les quelque 1 % de cas dans lesquels ce type de grossesse peut survenir naturellement.
Si vous souhaitez obtenir plus d'informations à ce sujet, nous vous recommandons la lecture de cet article: Risques de la fécondation in vitro: quels problèmes peuvent survenir?
Prix et remboursment de la FIV
Il est important que le couple prenne en compte les dépenses supplémentaires et celles comprises dans le prix donné par le spécialiste.
Il est également important d'avoir à l'esprit que le premier essai de grossesse par FIV n'est pas toujours réussi et qu'il est recommandé d'examiner également le coût des procédés complémentaires comme la congélation des embryons, le transfert des embryons congelés, etc.
En France
La fécondation in vitro a un coût approximatif entre 3000 et 5000€. Le prix varie en fonction des besoins de chaque situation, de la clinique de fertilité où se réalisera le traitement, des examens médicaux, etc. Normalement, les médicaments que reçoit la patiente ne sont pas inclus dans le budget initial et coûtent entre 1000 et 1200€ pour celui de la stimulation, et environ 300€ pour celui de la préparation endométriale.
La caisse d'assurance maladie prend en charge à 100% avec exonération du ticket modérateur, les examens nécessaires au diagnostic de la stérilité, chez la femme et chez l'homme ainsi que pour le traitement (insémination artificielle, FIV, ICSI).
Quatre tentatives de fécondation in vitro avec ou sans micro-manipulations peuvent être remboursées. La femme doit être âgée de moins de 43 ans.
En Belgique
La fécondation in vitro a un coût approximatif d'entre 1000 et 2000€ euros par cycle, dont une petite partie à la charge du patient et 6 cycles par femme pourront être remboursés.
La FIV est prise en charge pour qui est affilié à une mutuelle, y compris les personnes homosexuelles. En Belgique, la fécondation in vitro n'est plus remboursée à partir de 43 ans, sauf pour les femmes ayant recours à un don d'ovocytes Dans ce dernier cas, la limite est repoussée jusqu'à 45 ans.
Depuis le 1er juillet 2003, les personnes soumises au système de mutuelle belge, ont droit au remboursement total des frais de laboratoire dans le cadre de la FIV. Si vous relevez du système de mutualité belge, votre traitement est remboursé à certaines conditions, autant les coûts de laboratoire du traitement de FIV que la plus grande partie de la médication pour la stimulation des ovaires, et ce pour maximum six cycles de traitement sont soumis à l'åge de la patiente, à savoir moins de 43 ans le jour de la ponction ovocytaire.
En Suisse
La fécondation in vitro a un coût approximatif de 10'000 francs. Le prix varie en fonction des besoins de chaque situation, de la clinique de fertilité où se réalisera le traitement, des examens médicaux, etc. Normalement, les médicaments que reçoit la patiente ne sont pas inclus dans le budget initial et coûtent entre 2000 francs de plus.
Les coûts des traitements sont en général assez importants et peuvent varier dun cas à l'autre. Lors de la première visite de contrôle, votre médecin vous donne un aperçu complet et détaillé des coûts liés à votre cas. En général, le processus de FIV n'est pas remboursé en Suisse.
L'insémination artificielle au moyen de l'insémination intra-utérine (fécondation artificielle par injection de spermatozoïdes directement dans l'utérus) fait partie des prestations prises en charge par l'assurance-maladie de base. Cependant, trois cycles de traitement par grossesse sont remboursés au maximum.
La fécondation in vitro suivie d'un transfert d'embryon n'est par contre pas une prestation remboursée par l’assurance-maladie obligatoire.
Il est important de souligner que le processus de FIV peut être déduit de votre déclaration d'impôt.
Au Québec
La fécondation in vitro a un coût approximatif d'entre 5500$ y 7000$. Le prix varie en fonction des besoins de chaque situation, de la clinique de fertilité où se réalisera le traitement, des examens médicaux, etc. Normalement, les médicaments que reçoit la patiente ne sont pas inclus dans le budget initial et coûtent entre 1000 et 1500$ pour celui de la stimulation, et environ 400$ pour celui de la préparation endométriale.
Les services de procréation assistée ne sont plus pris en charge depuis 2015 sauf l'insémination artificielle, la stimulation ovarienne dans le cadre de l'insémination artificielle et les services requis à des fins de préservation de la fertilité déterminés par le Règlement d'application de la Loi sur l'Assurance maladie.
La loi santé dite loi 20, adoptée en 2015, met fin à la gratuité du programme de procréation assistée et remplace celle-ci par un système de crédits d'impôt pour les familles à faible revenu. Ainsi, ceux qui gagnent moins de 50 000 $ se feraient rembourser environ 80 % des coûts de l'intervention.
La gratuité est désormais maintenue uniquement lorsque la fertilité est compromise (par exemple suite à une chimiothérapie) et pour les inséminations artificielles. Les frais relatifs aux activités médicales et aux médicaments liés à la stimulation ovarienne en vue d'une insémination intra-utérine seront assumés par la RAMQ. Jusqu'à neuf cycles d'inséminations intra-utérines seront couverts par la RAMQ.
Si vous devez faire un traitement de fécondation in vitro pour devenir maman, nous vous recommandons d'utiliser le Rapport sur la fertilité. En 3 étapes simples, qui vous permettra de connaître les cliniques à l’étranger qui répondent à nos critères de qualité rigoureux. En outre, vous recevrez un rapport contenant des conseils utiles avant de réaliser des visites dans les cliniques.
Vos questions fréquentes
Que se passe-t-il si je ne tombe pas enceinte la première fois après une FIV?
Il arrive que la grossesse ne soit pas obtenue lors du premier transfert. S'il y a des embryons vitrifiés, un second transfert peut être effectué.
S'il n'y a pas d'embryons vitrifiés à partir de la première aspiration folliculaire, un deuxième cycle de FIV peut être réalisé avec l'avantage de pouvoir prendre en compte toutes les informations fournies par le premier cycle. Ces informations sont généralement très précieuses pour décider d'actions telles que des modifications du schéma de stimulation ovarienne, des mesures visant à améliorer le transfert d'embryons comme la réalisation d'une hystéroscopie et même la possibilité de réaliser une laparoscopie, qui peut aider à diagnostiquer une pathologie cachée comme l'endométriose.
L'attitude face à un premier cycle négatif de procréation assistée est très importante. Le fait d'être conscient que le succès ne vient souvent pas du premier coup peut atténuer la tristesse face à un résultat négatif. Un soutien psychologique spécialisé a montré des avantages dans les cycles suivants.
La grossesse par FIV nécessite-t-elle des soins particuliers?
Les grossesses obtenues grâce aux traitements de fertilité ne présentent pas plus de risques de complications que les autres.
Les précautions à prendre sont les mêmes que pour toute femme enceinte, y compris la poursuite de l'activité sexuelle. Une fois l'embryon implanté, les risques d'une grossesse par FIV ne sont pas différents des autres. En outre, les recommandations et les soins particuliers seront davantage liés à l'âge de la femme, en cas d'âge avancé, et/ou d'antécédents de pathologies antérieures.
Quels peuvent être les effets négatifs des médicaments pour la FIV ?
En cours de traitement, certains effets indésirables tels que des bouffées de chaleur, des douleurs abdominales, ou des saignements sont assez fréquents mais sont transitoires et le plus souvent sans conséquences pour la mère ou le fœtus.
Les femmes naissent déjà avec un nombre d’ovocytes déterminé et la maturité n'a aucun effet sur la fin du cycle reproductif.
Une grossesse naturelle après la FIV est-elle possible ?
De nombreux couples réussissent à obtenir une seconde grossesse de manière naturelle après être passés par une grossesse in vitro.
Cela peut arriver dans des situations où la stérilité est réduite ou passagère.
Le stress est un parfait exemple. Certains couples voient leur fertilité limitée à cause de la recherche active de grossesse. L'anxiété peut affecter la qualité de leurs ovocytes et spermatozoïdes et mettre en difficulté la conception.
Un changement de mode de vie (relaxation, alimentation, réductions de substances nocives, etc.) peut donner une amélioration considérable du potentiel de fertilité.
Ce procédé peut aussi avoir lieu dans des cas de stérilité ou infertilité de cause inconnue.
Quels sont les symptômes d'une FIV réussie ?
Après le succès de la FIV, c'est-à-dire, après avoir obtenu un test de grossesse positif, les symptômes ne sont pas différents à ceux d’une grossesse naturelle. Il est possible que les médicaments administrés occasionnent quelques désagréments (ballonnement ou sensation de lourdeur), mais en principe, ce sont les mêmes symptômes.
Quel est le taux de réussite d'une deuxième tentative de FIV ?
En fonction de la raison de l'échec du premier essai de FIV, un deuxième essai pourrait améliorer ou non le taux de réussite.
Par exemple, si l'échec du premier essai de FIV est dû à une mauvaise préparation endométriale, on modifiera le protocole médicamenteux lors du deuxième essai.
En règle générale, la seconde tentative prend en compte la modification de quelques paramètres pour améliorer le traitement et termine souvent en un taux de réussite supérieur, bien que cela dépende de chaque situation, comme on l'a commenté auparavant.
Le repos après la FIV est-il nécessaire ?
Pas nécessairement. La femme ne doit rester au repos ni après la ponction folliculaire ni après le transfert, si ce n’est durant les minutes recommandées par les médecins. C'est seulement dans des cas exceptionnels que le spécialiste recommande de rester au repos.
Vous pourrez trouver plus d'informations sur le lien suivant: Repos après une FIV ou ICSI.
Quel type de FIV est le plus recommandé ? FIV classique ou ICSI ?
Aucune technique n'est meilleure que l'autre, étant donné que toutes deux ont leurs avantages et inconvénients. Selon les caractéristiques et situation de fertilité de chaque couple, l'une des deux méthodes sera recommandée pour féconder l'ovule.
Un cas comme l'asthénozoospermie grave par exemple, requiert l' ICSI pour pouvoir obtenir la grossesse. Pour autant, les troubles de l’ovulation ou obstruction tubaire auront besoin d’une FIV classique.
La FIV classique se rapproche plus du protocole naturel et requiert moins de manipulation. Cependant l'ICSI permet de se rapprocher de plus près la grossesse, en forçant l'union de l'ovocyte et du spermatozoïde.
Comment utiliser la calculette de mon calendrier prévisionnel de FIV ?
Il n'est pas facile de calculer avec certitude votre date d'accouchement. Une grossesse FIV n'est pas différente d’une grossesse «naturelle». En faisant une FIV, vous connaissez par contre exactement la date de fécondation, ce qui permet une plus grande précision du résultat.
Lectures recommandées
Après le transfert d'embryon en FIV, la période dite de beta-expectancy commence jusqu'au jour du test de grossesse. Si vous voulez savoir en quoi consiste cette phase du traitement, vous pouvez lire le billet suivant: Qu'est-ce que l'attente bêta? - Symptômes et conseils après le traitement.
Enfin, vous devez garder à l'esprit que certaines situations peuvent vous obliger à annuler un cycle de fécondation in vitro. Si vous souhaitez en savoir plus à ce sujet, vous pouvez cliquer sur le lien suivant: Pourquoi un traitement de fécondation in vitro est-il annulé?
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
Alper M, Brinsden PR, Fischer R, Wikland M (2002). Is your IVF program good? Hum Reprod; 17: 8-10.
Andersen AN, Gianaroli L, Felberbaum R, de Mouzon J, Nygren KG (2005). Assisted reproductive technology in Europe, 2001. Results generated from European registers by ESHRE. Hum Reprod; 20: 1158 – 1176.
Andersen AN, Goossens V, Ferraretti AP, Bhattacharya S, Felberbaum R, de Mouzon J, Nygren KG, The European IVF-monitoring (EIM) Consortium, for the European Society of Human Reproduction Embryology (ESHRE) (2008). Assisted reproductive technology in Europe, 2004: results generated from European registers by ESHRE. Hum Reprod; 23: 756 – 771.
ASRM, American Society for Reproductive Medicine (2002). Revised minimum standards for in vitro fertilization, gamete intrafallopian transfer, and related procedures. A Practice Committee Report. Guidelines and Minimum Standards.
Aytoz A., Camus M., Tournaye H., Bonduelle M., Van Steirteghem A. and Devroey P. (1998): Outcome of pregnancies after intracytoplasmic sperm injection and the effect of sperm origin and quality on this outcome. Fertil. Steril. 70: 500-505.
Broekmans FJ, Kwee J, Hendriks DJ, Mol BW, Lambalk CB (2006). A systematic review of tests predicting ovarian reserve and IVF outcome. Hum Reprod Update; 12:685-718.
ESHRE Capri Workshop Group. Intracytoplasmic sperm injection (ICSI) in 2006 (2007): evidence and evolution. Hum Reprod Update;13:515 – 526.
Fernández A, Castilla JA, Martínez L, Núñez AI, García-Peña ML, Mendoza JL, Blanco M, Maldonado V, Fontes J, Mendoza N (2002). Indicadores de calidad asistencial en un programa de FIV/ICSI. Rev Iberoam Fertil; 19: 249-52.
Gianaroli L, Plachot M, van Kooij R, Al-Hasani S, Dawson K, DeVos A, Magli MC, Mandelbaum J, Selva J, van Inzen W (2000). ESHRE guidelines for good practice in IVF laboratories. Committee of the Special Interest Group on Embryology of the European Society of Human Reproduction and Embryology. Hum Repro; 15: 2241-6
Goverde AJ, McDonnell J, Vermeiden JP, Schats R, Rutten FF, Schoemaker J (2000). Intrauterine insemination or in-vitro fertilisation in idiopathic subfertility and male subfertility: a randomised trial and cost-effectiveness analysis. Lancet; 355: 13 –18.
Johnson MD (1998). Genetic risks of intracytoplasmic sperm injection in the treatment of male infertility: recommendations for genetic counseling and screening. Fertil Steril;70(3):397-411.
Jones H.W. and Schrader C. (1988): In-Vitro Fertilization and Other Assisted Reproduction. Annals of The New York Academy of Sciences, Vol. 541, New York.
Moomjy M, Sills ES, Rosenwaks Z, Palermo GD (1998). Implications of complete fertilization failure after intracytoplasmic sperm injection for subsequent fertilization and reproductive outcome. Hum Reprod; 13:2212 – 2216.
Pashayan N, Lyratzopoulos G, Mathur R (2006). Cost-effectiveness of primary offer of IVF vs. primary offer of IUI followed by IVF (for IUI failures) in couples with unexplained or mild male factor subfertility. BMC Health Serv Res; 6: 80.
Vos questions fréquentes: 'Que se passe-t-il si je ne tombe pas enceinte la première fois après une FIV?', 'La grossesse par FIV nécessite-t-elle des soins particuliers?', 'Quels peuvent être les effets négatifs des médicaments pour la FIV ?', 'Une grossesse naturelle après la FIV est-elle possible ?', 'Quels sont les symptômes d'une FIV réussie ?', 'Quel est le taux de réussite d'une deuxième tentative de FIV ?', 'Le repos après la FIV est-il nécessaire ?', 'Quel type de FIV est le plus recommandé ? FIV classique ou ICSI ?' et 'Comment utiliser la calculette de mon calendrier prévisionnel de FIV ?'.













Bonjour à tous. Voilà j’ai 26 ans et j’ai eu recours à une FIV en décembre!
Apres une consultation en urgence vendredi pour une grosse douleur au bas ventre on ma dit que c’était des douleurs pelviennes!
J’ai consulté mon gyné mardi et mon utérus était vide sachant que j’étais a un mois de grossesse, une grosse masse dans l’ovaire, donc bébé s’est logé dans l’ovaire!
J’ai eu une IVG!
Je voulais savoir si on pourraits m’aider sur le fait de savoir quand peut-on recommencer une tentative?
Et à combien de tentatives avons-nous droit en tout?
Merci de vos réponses
Bonjour elodie88,
En cas de grossesse extra-utérine, dans votre cas dans l’ovaire, vos prochaines tentatives devront faire l’objet d’un suivi particulier. En plus du test de grossesse, une échographie de contrôle permettra de vérifier la présence du sac gestationnel dans l’utérus.
Votre médecin vous indiquera quand vous pourrez refaire une tentative. Sachez qu’en France, jusqu’à 4 tentatives de FIV peuvent être prises en charge par la Sécurité sociale.
J’espère vous avoir répondu.
Bonjour
D’accord je vous remercie énormément. Oui vous avez répondu au questions que je me posais !
Je suis rassurée du coup, de savoir qu’il y aura un suivi particulier pour la prochaine tentative !