La nécrospermie ou nécrozoospermie est un trouble du sperme dû à la mort des spermatozoïdes.
Les causes de ce type d'infertilité peuvent être très diverses et les traitements sont rares. C'est pourquoi, dans la plupart des cas, des techniques de procréation assistée sont nécessaires pour obtenir une grossesse, comme la fécondation in vitro avec sélection des spermatozoïdes.
Vous trouverez ci-dessous un index des 10 points que nous allons aborder dans cet article.
- 1.
- 2.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 7.
- 8.
- 9.
- 10.
Définition et diagnostic
Lanécrospermie ou nécrozoospermie est le terme utilisé lorsque plus de 42 % des spermatozoïdes présents dans l'éjaculat restent morts. Cette altération du sperme est l'une des principales causes de l'infertilité masculine.
Il est important de ne pas confondre la nécrospermie avec l' asthénospermie ou l' asthénozoospermie, qui est l'incapacité des spermatozoïdes à se déplacer même s'ils sont vivants.
Le test qui évalue la fertilité masculine est le séminogramme ou le spermogramme. Elle consiste à analyser l'échantillon d'éjaculat au microscope, à observer les spermatozoïdes et à vérifier leur concentration, leur mobilité et leur morphologie.
Lorsqu'un homme souffre de nécrospermie, le séminogramme montre que plus de 50 % des spermatozoïdes ne bougent pas, sont peut-être morts ou simplement incapables de se déplacer. Dans le premier cas, on parlera de nécrospermie, tandis que si le problème est un problème de motilité, on parlera d' asthénozoospermie.
Comment savoir si les spermatozoïdes sont vivants
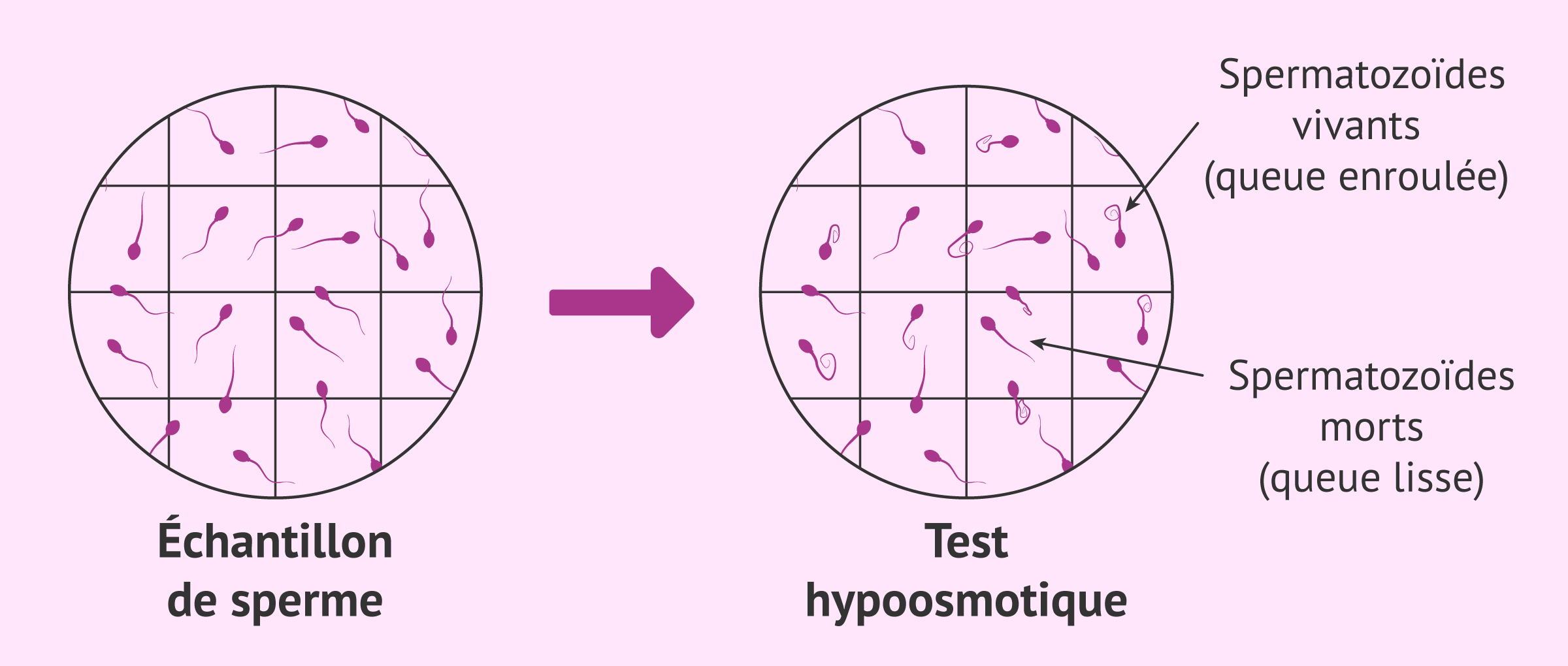
Le test consiste en un test hypoosmotique basé sur l'intégrité de la membrane. Lorsqu'un spermatozoïde est mort, sa membrane présente des trous ou des zones rompues, alors que si le spermatozoïde est vivant, sa membrane est intacte et contrôle l'entrée et la sortie des substances.
Pour le tester, les spermatozoïdes sont placés dans un milieu hypoosmotique. Le sperme vivant va réagir dans cette solution, absorber de l'eau et la queue va gonfler et s'enrouler en hélice. En revanche, les spermatozoïdes morts ne présentent aucune réaction.
Un milieu hypo-osmotique est un milieu comportant une forte proportion d'eau et une faible concentration de substances dissoutes. Lorsqu'un spermatozoïde vivant, dont la teneur en substances dissoutes est plus élevée, est placé dans le spermatozoïde, celui-ci aura tendance à absorber l'eau de l'extérieur pour équilibrer les pressions.
Outre le test hypoosmotique, d'autres tests permettent de vérifier la vitalité des spermatozoïdes: le test de coloration à l'éosine-nigrosine ou le test à l'acridine orange. Dans ces cas, les spermatozoïdes qui sont colorés sont ceux qui sont morts, car la membrane est rompue et le colorant pénètre sans distinction.
Causes
La nécrospermie peut se produire de manière ponctuelle en raison de facteurs tels que le stress ou la prise d'un médicament spécifique. Cependant, il peut y avoir d'autres causes de nécrospermie permanente:
- Consommation régulière d'alcool et de drogues
- Une mauvaise alimentation
- Radiothérapie et chimiothérapie
- Infections génito-urinaires
- Troubles hormonaux
- De longues périodes d'abstinence sexuelle.
Dans ces cas, il est plus difficile d'inverser la nécrospermie et d'augmenter la vitalité des spermatozoïdes, de sorte que les techniques de procréation assistée peuvent être nécessaires pour avoir des enfants.
Traitement
Il n'existe pas de traitement spécifique pour prévenir la mort des spermatozoïdes.
Si une nécrospermie est diagnostiquée lors d'une analyse de sperme, elle doit être confirmée par un nouveau test après 3 mois. Il est possible que la mort du sperme soit un événement ponctuel, causé par une période de stress élevé, de la fièvre ou la prise de médicaments.
Si le diagnostic est confirmé après la deuxième analyse du sperme, des recommandations peuvent être suivies pour voir si le taux de mortalité des spermatozoïdes diminue, comme un mode de vie sain impliquant une alimentation équilibrée.
Des compléments alimentaires contenant des vitamines et des antioxydantssont également disponibles. Les spermatozoïdes étant très sensibles à l'oxydation cellulaire, les radicaux libres peuvent provoquer leur mort.
Ce ne sont pas des options miracles. Après la prise de certaines pilules, la vitalité du sperme n'augmentera pas de façon spectaculaire, mais elles peuvent aider si le problème est l'oxydation cellulaire.
Enfin, il est conseillé d'éviter l'abstinence sexuelle, car l'accumulation de spermatozoïdes dans le sperme entraîne sa mort.
Atteindre la grossesse
Pour connaître la capacité d'un homme à procréer, il est important de savoir exactement quel est son degré d'infertilité masculine, en l'occurrence, quel est le pourcentage de spermatozoïdes nécrospermiques dans son éjaculat.
Une grossesse naturelle est possible tant qu'il y a des spermatozoïdes vivants dans l'éjaculat, mais elle est très difficile à obtenir si le degré de nécrospermie est supérieur à 42 %. Il dépend également d'autres paramètres tels que la concentration et la mobilité des spermatozoïdes.
Reproduction assistée
La meilleure solution consiste à se rendre dans une clinique de procréation assistée et à utiliser les techniques de fécondation in vitro (FIV). Pour ces patients, l'insémination artificielle ne représente pas une garantie suffisante de succès.
Avec la technique de l'ICSI, un spermatozoïde présentant une bonne morphologie et une bonne motilité est sélectionné pour être introduit dans l'ovule, de sorte que les spermatozoïdes morts ne sont pas sélectionnés. S'ils ne bougent pas, la pentoxifylline pourrait être utilisée pour déterminer s'ils sont vivants ou morts.
La pentoxifylline est un activateur de la motilité des spermatozoïdes utilisé dans l'ICSI avec des spermatozoïdes asthénospermiques.
Prix
Le coût du traitement par FIV peut varier considérablement en fonction de la clinique de reproduction assistée et des caractéristiques de chaque patient. En général, le prix est d'environ 3 000 à 5 000 euros.
Il convient de noter que le coût des médicaments n'est pas inclus dans le prix, pas plus que les examens auxiliaires éventuellement nécessaires. Si une grossesse ne peut être obtenue avec le sperme du partenaire, il sera nécessaire d'utiliser le sperme d'un donneur sain et fertile.
Dans ce cas, on peut recourir à l'insémination artificielle avec donneur (IAD), dont le prix n'est pas aussi élevé que celui de la FIV: entre 900 et 1400€.
La procréation médicalement assistée, comme tout traitement médical, exige que vous fassiez confiance au professionnalisme des médecins et de la clinique que vous avez choisis. Évidemment, tous ne sont pas identiques. Le Rapport sur la fertilité va sélectionner pour vous les cliniques les plus proches de vous et répondant à nos critères de qualité rigoureux. De plus, le système effectuera une comparaison des prix et des conditions proposées par les différentes cliniques afin de faciliter votre prise de décision.
Vos questions fréquentes
Puis-je avoir une grossesse naturelle avec une nécrospermie?
La nécrospermie est la présence de spermatozoïdes morts dans le sperme. Les chances de tomber enceinte naturellement sont donc très faibles. Cependant, comme la production de sperme est cyclique (tous les deux ou trois mois), si la cause de la nécrospermie est réversible, on peut obtenir un sperme normal après cette période.
Quelles sont les causes de la nécrospermie?
On parle de nécrospermie lorsque plus de 58% des spermatozoïdes dans un éjaculat sont morts.
Tous les facteurs pouvant provoquer une nécrospermie ne sont pas très clairs, mais les plus connus seraient :
- Consommation régulière d'alcool et de drogues
- Mauvaise alimentation
- Radiothérapie et chimiothérapie
- Infections génito-urinaires
- Troubles hormonaux
Dans ces cas, il est plus difficile d'inverser la nécrospermie et d'augmenter la vitalité du sperme, il peut donc être nécessaire de recourir à des techniques de procréation assistée pour avoir des enfants.
Dans quelle mesure le tabagisme peut-il affecter la nécrospermie?
La consommation de tabac est très mauvaise pour la vitalité des spermatozoïdes, car la nicotine est une substance très toxique pour eux. Une étude montre que fumer une vingtaine de cigarettes par jour provoque une nécrospermie chez les hommes.
La nécrospermie augmente-t-elle avec l'âge?
Ce n'est pas toujours le cas, mais l'âge est un facteur qui peut affecter la vitalité du sperme par le biais du vieillissement cellulaire et de l'augmentation du stress oxydatif.
Le cancer provoque-t-il une nécrospermie?
Dans ce cas, la nécrospermie n'est pas causée par le cancer, mais par des traitements tels que la chimiothérapie ou la radiothérapie. Il est donc important que les patients qui vont subir ces traitements se rendent préalablement dans une clinique pour cryoconserver un échantillon de sperme afin de pouvoir avoir des enfants à l'avenir.
La rédaction vous recommande
Si vous voulez connaître d'autres facteurs qui affectent les spermatozoïdes, vous pouvez consulter l'article suivant: Infertilité masculine due au facteur spermatique.
Pour en savoir plus sur les méthodes utilisées pour analyser le sperme mort, vous pouvez consulter le lien suivant: Test de vitalité.
Nous avons abordé le séminogramme comme une technique de diagnostic des paramètres du sperme. Vous trouverez ici de plus amples informations sur la manière dont elle est effectuée: Qu'est-ce qu'une analyse de sperme?
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.





Bonjour, mon mari a été diagnostiqué avec une nécrospermie et je ne peux pas imaginer que nous ne puissions pas avoir d’enfants naturellement. Y a-t-il une possibilité ? Merci.
Bonjour Antonia,
Le diagnostic de nécrospermie indique la présence de spermatozoïdes morts. Après le diagnostic initial, il est important de répéter l’analyse du sperme 3 mois plus tard pour confirmer s’il y a effectivement une nécrospermie générale ou s’il s’agit d’un événement ponctuel dû à un facteur de stress externe.
Si le diagnostic est confirmé, des techniques de reproduction assistée doivent être utilisées pour obtenir une grossesse. Plus précisément la FIV, au cours de laquelle un spermatozoïde présentant une bonne morphologie et une bonne mobilité est sélectionné et introduit dans l’ovule grâce à la technique de l’ICSI. S’il n’est pas possible de trouver un spermatozoïde présentant de bonnes caractéristiques, il est possible d’utiliser le sperme d’un donneur et de tenter une IAD.
J’espère vous avoir aidé.
Meilleures salutations.