L'une des questions les plus controversées dans les traitements de fécondation in vitro (FIV, ICSI) est le choix du nombre d'embryons à transférer. Le nombre d'embryons à transférer doit être décidé sans compromettre les chances de succès et, en même temps, sans courir le risque de grossesses multiples.
Actuellement, les recommandations des experts s'accordent pour essayer de transférer un seul embryon, qu'il s'agisse d'un cycle frais, d'un embryon vitrifié (congelé) ou d'un don d'ovules. Grâce aux progrès réalisés dans le domaine de la reproduction assistée, la sélection des embryons en laboratoire est devenue beaucoup plus précise. Il est donc préférable de transférer un seul embryon de bonne qualité.
C'est pourquoi les premiers embryons à être transférés seront ceux de qualité A, tandis que les derniers embryons à être transférés seront ceux classés en qualité D.
Vous trouverez ci-dessous un index des 8 points que nous allons aborder dans cet article.
- 1.
- 1.1.
- 1.2.
- 1.3.
- 2.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 5.
- 6.
- 7.
- 8.
Comment décider du nombre d'embryons à transférer?
En Espagne, le nombre d'embryons à transférer est réglementé par la loi 14/2006 sur les techniques de procréation assistée, qui autorise le transfert de trois embryons au maximum.
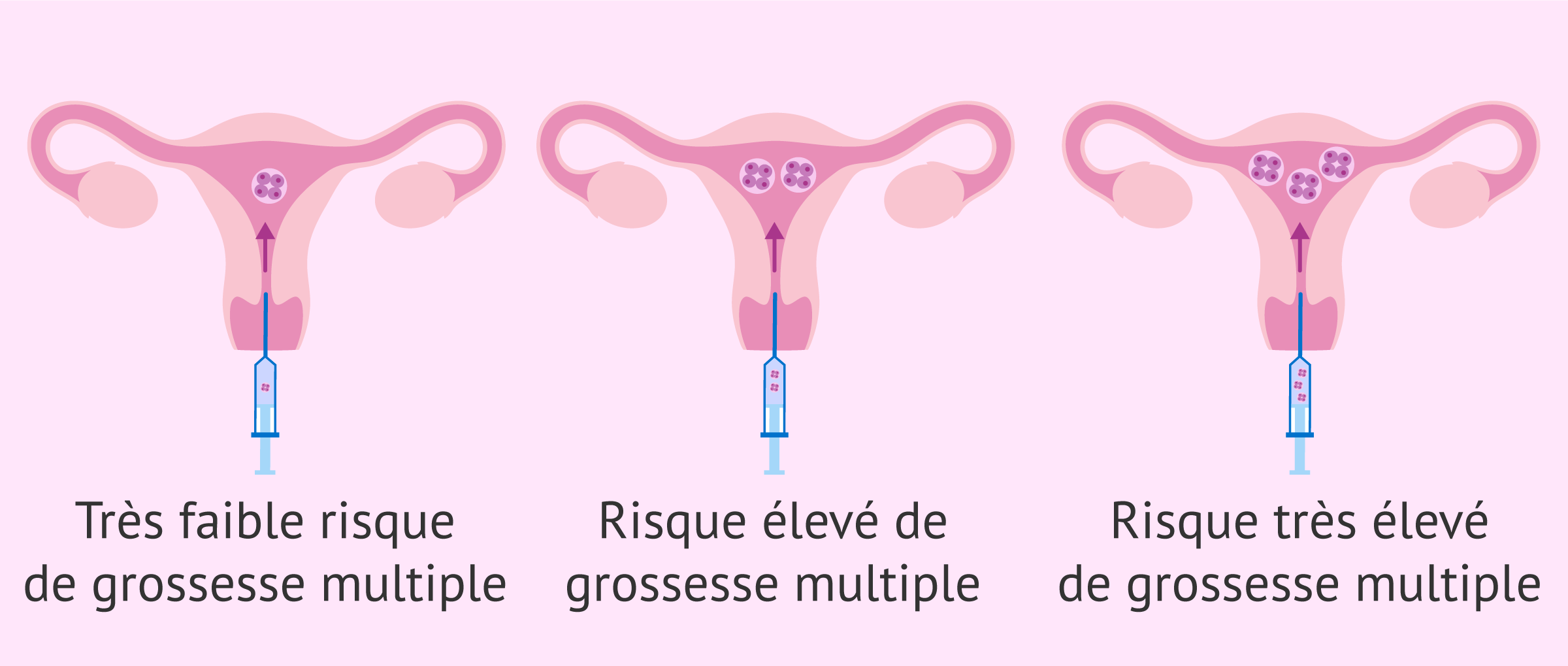
Le transfert d'un plus grand nombre d'embryons est associé à une augmentation des chances de grossesse. Cependant, elle augmente également la probabilité d'une grossesse multiple (jumeaux ou triplés), avec les risques que ce type de grossesse comporte pour la mère et les bébés.
L'embryologiste Aitziber Domingo commente les critères pris en compte lors du transfert des embryons:
En fonction du couple, nous devons évaluer de nombreux aspects, tels que l'âge de la patiente, la qualité des embryons dont nous disposons, entre autres choses.
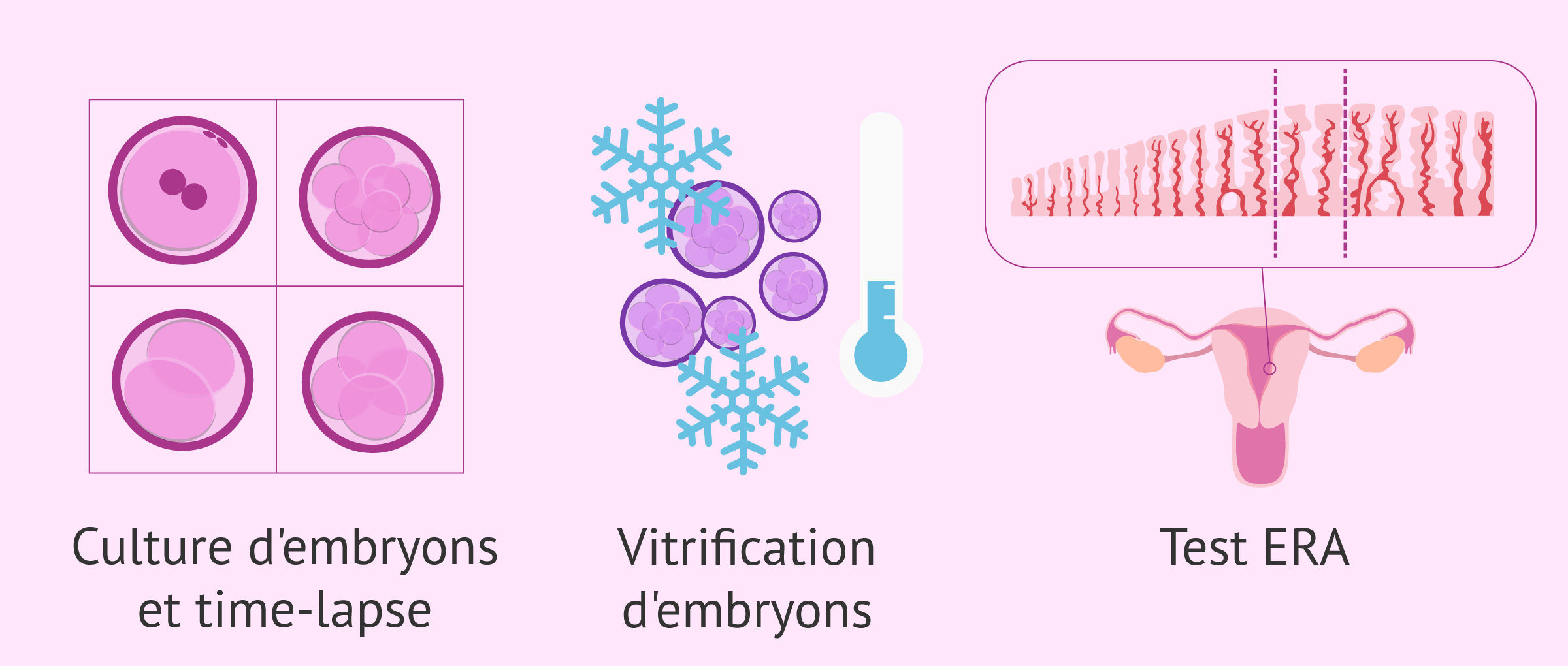
Progrès des techniques de reproduction assistée
Il y a quelques années, il était courant de transférer deux, voire trois embryons. Aujourd'hui, les résultats des traitements reproductifs se sont tellement améliorés que trois embryons sont rarement transférés et que le transfert d'un seul embryon devient plus courant.
Ce changement est dû à des améliorations dans ce domaine, par exemple:
- Optimisation de la culture d'embryons.
- La technique du time-lapse.
- Optimisation de la vitrification (congélation) des embryons.
- Le test de réceptivité endométriale (test ERA).
Ces progrès permettent de disposer d'un plus grand nombre d'embryons de bonne qualité, de mieux les sélectionner et de synchroniser le jour du transfert avec celui de la plus grande réceptivité endométriale.
Cela a conduit à une augmentation très significative des taux d'implantation par embryon transféré, ce qui implique une augmentation de la probabilité d'avoir un enfant sain à la maison avec le transfert d'un seul embryon.
Critères utilisés pour prendre la décision
Le choix du nombre d'embryons à transférer doit être fait en tenant compte de différents critères tels que ceux discutés ci-dessous:
- Qualité d'embryons.
- Stade embryonnaire (jour 2, jour 3, blastocyste).
- Âge maternel.
- Échecs des cycles précédents de procréation assistée (échec de l'implantation, fausses couches à répétition, etc.)
- Cause de la stérilité.
- Réceptivité endométriale.
- Malformations utérines.
- Des ovules propres ou donnés.
- Qualité des ovules.
La décision sur le nombre d'embryons à transférer à la patiente sera prise en tenant compte de l'ensemble de ces facteurs. Cependant, le facteur le plus important lors de la sélection du nombre d'embryons à transférer est la qualité de l'embryon, car elle sera indicative de la probabilité d'implantation dans l'utérus. Dans tous les cas, la décision de transférer un, deux ou trois embryons doit être prise de manière personnalisée pour chaque patiente et toujours avec le même objectif: obtenir une seule grossesse.
C'est-à-dire que si, par exemple, une jeune patiente a des embryons de très bonne qualité (type A) et n'a pas connu d'échec d'implantation lors des cycles précédents, il sera recommandé de ne transférer qu'un seul embryon, car le pronostic est bon et l'implantation de l'embryon est très probable.
En revanche, si une patiente plus âgée (36 ans) n'a que des embryons de moins bonne qualité (type B ou C) et a déjà connu des échecs d'implantation, il est plus fréquent de recommander le transfert de deux embryons, car la probabilité que les deux embryons s'implantent est plus faible.
La procréation médicalement assistée, comme tout traitement médical, exige que vous fassiez confiance au professionnalisme des médecins et de la clinique que vous avez choisis. Évidemment, tous ne sont pas identiques. Le Rapport sur la fertilité va sélectionner pour vous les cliniques les plus proches de vous et répondant à nos critères de qualité rigoureux. De plus, le système effectuera une comparaison des prix et des conditions proposées par les différentes cliniques afin de faciliter votre prise de décision.
Vous trouverez plus d'informations sur la qualité des embryons dans ce lien: Comment les embryons sont-ils classés?
Recommandations du SEF
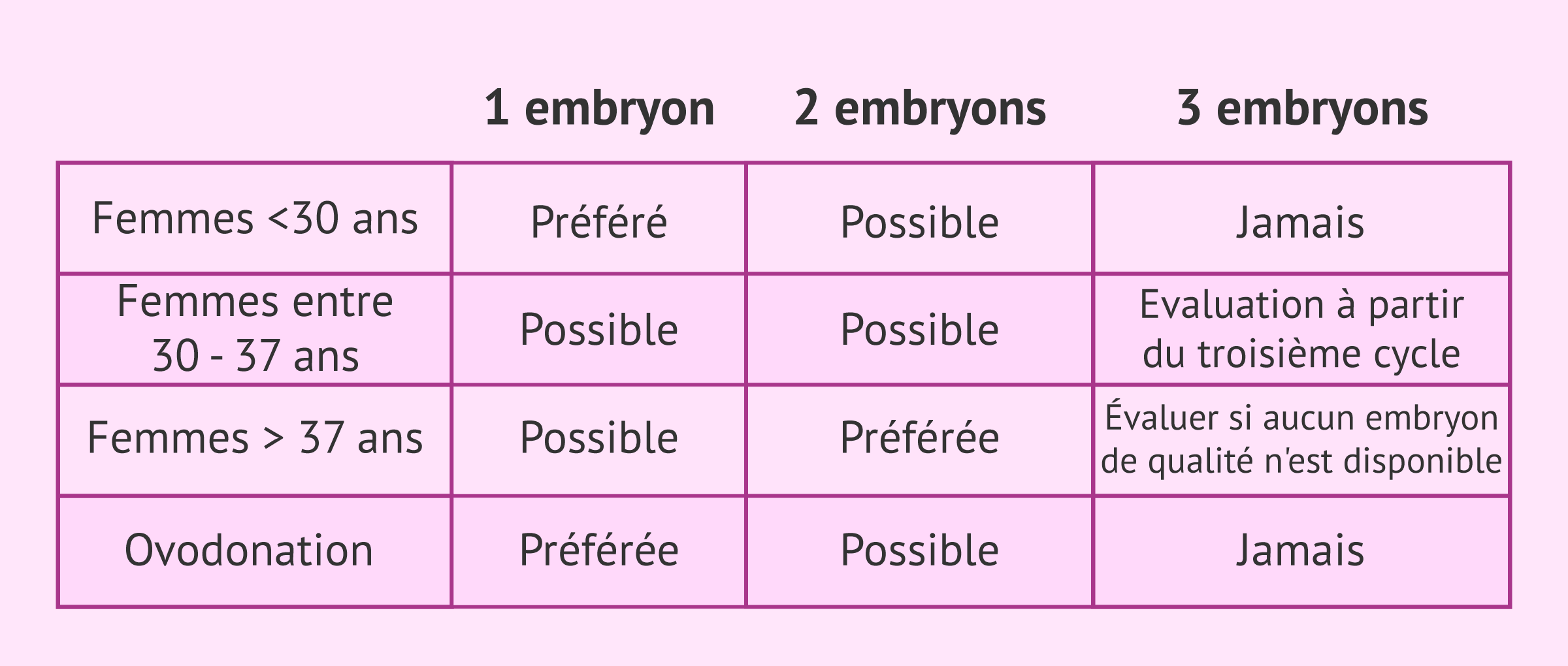
À cet égard, la Société espagnole de fertilité (SEF) recommande les indications suivantes, bien que la décision soit toujours prise au cas par cas:
- Femmes de moins de 30 ans: transfert d'un embryon de préférence et jamais de trois.
- Femmes âgées de 30 à 37 ans: transférer un ou deux embryons en fonction de leur qualité; à partir du troisième cycle, évaluer la possibilité de transférer trois embryons s'il n'y en a pas de bonne qualité.
- Femmes de plus de 37 ans: de préférence deux embryons et, en l'absence d'embryons de bonne qualité, l'option du transfert de trois embryons doit être envisagée.
- Ovodonation: lorsque les ovules sont donnés, il y a plus de chances qu'ils soient de bonne qualité, de sorte que la qualité des embryons s'améliore et, avec elle, la probabilité d'implantation. Pour cette raison, il est recommandé de transférer un ou deux embryons et jamais trois.
Bien qu'il s'agisse des recommandations établies par le SEF, il faut noter que chaque situation est différente et qu'il est important de faire une étude individualisée de ce qui est le mieux dans chaque cas.
Éviter le risque de grossesse multiple
Lorsqu'un couple est en quête d'une grossesse depuis longtemps, le désir d'avoir un enfant est si grand qu'il profite souvent de la probabilité accrue de transférer plus d'un embryon, sans craindre le risque de gestation multiple.
Toutefois, au moment de décider du nombre d'embryons à transférer, il faut tenir compte des risques liés aux grossesses multiples.
La probabilité d'une naissance prématurée (avant 37 semaines) est plus élevée dans ces grossesses, et parfois, elles peuvent aussi donner lieu à des naissances prématurées extrêmes (avant 26 semaines). En outre, ce type de grossesse est associé à un risque accru de rupture prématurée des eaux, de diabète gestationnel, d'hypertension et d'autres problèmes liés à la grossesse, comme l'anémie.
Enfin, la probabilité de devoir recourir à une césarienne est plus élevée, de même que la probabilité de fausse couche en cas de gestation multiple.
Transfert d'un seul embryon
Pour toutes les raisons susmentionnées, les professionnels de la procréation assistée s'accordent aujourd'hui à dire qu'un seul transfert d'embryon de haute qualité devrait être effectué chaque fois que possible.
De cette manière, nous augmentons les probabilités de réussite du transfert, grâce à la bonne qualité des embryons, en évitant le risque de gestation multiple.
Par exemple, le Dr Gorka Barrenetxea, spécialiste en gynécologie et obstétrique, affirme que:
Notre politique est de ne transférer qu'un seul embryon à la fois. Nous recommandons toujours le transfert d'un seul embryon.
Pour obtenir des taux comparables au transfert de plusieurs embryons, nous procédons à une sélection plus stricte des embryons, en prenant tous les embryons jusqu'au stade de blastocyste et en essayant autant que possible de les sélectionner génétiquement.
Vos questions fréquentes
Le traitement est-il le même pour le transfert d'embryons frais ou vitrifiés?
Le traitement pour recevoir des embryons frais (après un cycle de FIV) ou des embryons vitrifiés (congelés) est différent.
Dans le premier cas, la patiente suit un traitement hormonal pendant une dizaine de jours avec des injections pour stimuler les ovaires. Après la ponction, la patiente utilise de la progestérone (dans des ovules vaginaux ou par voie sous-cutanée).
Pour les embryons congelés, la patiente doit faire une préparation d'environ deux semaines avec des œstrogènes (en patchs ou en comprimés). Selon le jour de la décongélation de l'embryon, de la progestérone est également ajoutée. Parfois, un cycle naturel est également possible, sans recours aux œstrogènes.
Le nombre d'embryons transférés influence-t-il le traitement de préparation de l'endomètre?
L'endomètre peut être stimulé soit naturellement (par la production naturelle d'œstradiol), soit artificiellement (par l'utilisation de pilules ou de patchs à l'œstradiol). Dans ce dernier cas, l'état de l'endomètre est périodiquement analysé par échographie jusqu'à ce qu'il atteigne l'épaisseur appropriée.
À moins que l'ovulation ne se produise pas, l'hormone progestérone est également administrée par voie vaginale ou par injection jusqu'à ce que l'endomètre soit prêt pour l'implantation de l'embryon. Lorsque l'ovulation se produit naturellement, les ovaires de la femme produisent de la progestérone dans le même but. Que ce soit dans un cycle naturel ou substitué, le nombre d'embryons à transférer ne change pas les étapes à suivre.
Y a-t-il plus de chances de succès en transférant plus d'un embryon?
Oui, en transférant deux embryons, les chances de grossesse dans ce cycle sont plus élevées que si un seul embryon est transféré.
L'importance d'un bon programme de congélation d'embryons au centre est qu'il permet d'égaliser les chances si l'on compare le transfert de 2 en même temps avec le transfert des 2 embryons mais dans 2 cycles différents, dont un après congélation. Le concept est que "1 + 1 = 2".
La qualité des gamètes doit-elle être prise en compte dans le choix du nombre d'embryons à transférer?
Oui, lorsqu'un traitement de fertilité est réalisé avec des gamètes de mauvaise qualité, il est plus probable, par exemple, qu'il y ait des altérations chromosomiques qui limitent les chances de succès du traitement, ainsi que l'implantation de l'embryon dans l'utérus.
En revanche, si des ovules de donneuses sont utilisés, par exemple, ils sont généralement de grande qualité car ils proviennent de femmes jeunes. Par conséquent, il y aura une plus grande probabilité que l'embryon résultant soit de meilleure qualité et s'implante dans l'utérus, entraînant une grossesse évolutive.
Le jour du transfert joue-t-il un rôle dans la décision du nombre d'embryons à transférer?
Oui, car les blastocystes (jour 5-6 après la fécondation) ont plus de chances de s'implanter parce qu'ils sont mieux synchronisés avec l'endomètre et mieux à même de sélectionner celui qui est de meilleure qualité. Par conséquent, si nous transférons deux blastocystes de qualité A, ils ont plus de chances de s'implanter que deux embryons de qualité A de jour 3.
Sait-on quel embryon s'implantera et lequel ne s'implantera pas?
Malgré les progrès des techniques de reproduction assistée dont nous avons déjà parlé, il n'est toujours pas possible de prédire avec une précision de 100 % quel embryon pourra s'implanter.
Nous savons seulement quel embryon a le plus de chances de s'implanter. L'implantation est un processus complexe dans lequel l'endomètre est également impliqué et la communication entre l'endomètre et l'embryon joue un rôle fondamental.
La rédaction vous recommande
Nous avons discuté des critères de sélection du nombre d'embryons à transférer. Si vous voulez maintenant en savoir plus sur le processus de transfert, n'oubliez pas de consulter cet article: Transfert d'embryons: quand et comment il est effectué.
En revanche, si vous souhaitez savoir ce que l'on fait des embryons restants qui ne sont pas transférés, nous vous recommandons de consulter le lien suivant: Le sort des embryons restants de la fécondation in vitro.
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
Cattoli, M. and Borini, A. (1996) The ideal number of transferred embryos: a retrospective analysis. [Abstr. no. 187] Hum. Reprod., 11 (Abstr. Book 1), 88.
Englert, Y., Devreker, F., Bertrand, E. et al. (1993) Double instead triple embryo transfer as a prevention of multiple pregnancy. [Abstr. no. 18] Hum. Reprod., 8 (Abstr. Book 1), 13.
Forman EJ, Hong KH, Ferry KM, Tao X, Taylor D, Levy B, et al. In vitro fertilization with single euploid blastocyst transfer: a randomized controlled trial. Fertil Steril 2013;100:100–7.e1.
McLernon DJ, Harrild K, Bergh C, Davies MJ, de Neubourg D, Dumoulin JC, Gerris J, Kremer JA, Martikainen H, Mol BW, Norman RJ, Thurin-Kjellberg A, Tiitinen A, van Montfoort AP, van Peperstraten AM, Van Royen E, Bhattacharya S: Clinical effectiveness of elective single versus double embryo transfer: meta-analysis of individual patient data from randomized trials. BMJ 2010, 341:6945.
Montag M, Toth B, Strowitzki T. (2013). New approaches to embryo selection. Reprod Biomed Online;27:539–46.
Pandian Z, Marjoribanks J, Ozturk O, Serour G, Bhattacharya S: Number of embryos for transfer following in vitro fertilisation or intra-cytoplasmic sperm injection. Cochrane Database Syst Rev 2013, 7:CD003416.
Practice Committee of American Society for Reproductive Medicine; Practice Committee of Society for Assisted Reproductive Technology: Criteria for number of embryos to transfer: a committee opinion. Fertil Steril 2013, 99:44–46
Practice Committee of the Society for Assisted Reproductive Technology and Practice Committee of the American Society for Reproductive Medicine: Elective single-embryo transfer. Fertil Steril 2012, 97:835–842.
Roseboom, T.J., Vermeden, J.P.W., Schoute, E. et al. (1995) The probability of pregnancy after embryo transfer. Hum. Reprod., 10, 3035-3041.
Tomás C, Tikkinen K, Tuomivaara L, Tapanainen JS, Martikainen H. (2002). The degree of difficulty of embryo transfer is an independent factor for predicting pregnancy. Hum Reprod; 17:2632–5.
Vilska S, Tiitinen A, Hyden-Granskog C, Hovatta O. Elective transfer of one embryo results in an acceptable pregnancy rate and eliminates the risk of multiple births. Hum Reprod 1999;14:2392– 2395
William B. Schoolcraft, M.D., for the ASRM American Society for Reproductive Medicine (April 2016). Importance of embryo transfer technique in maximizing assisted reproductive outcomes. Vol. 105, No. 4. Colorado Center for Reproductive Medicine, Lone Tree, Colorado
Vos questions fréquentes: 'Le traitement est-il le même pour le transfert d'embryons frais ou vitrifiés?', 'Le nombre d'embryons transférés influence-t-il le traitement de préparation de l'endomètre?', 'Y a-t-il plus de chances de succès en transférant plus d'un embryon?', 'La qualité des gamètes doit-elle être prise en compte dans le choix du nombre d'embryons à transférer?', 'Le jour du transfert joue-t-il un rôle dans la décision du nombre d'embryons à transférer?' et 'Sait-on quel embryon s'implantera et lequel ne s'implantera pas?'.









Bonjour, il me reste 3 embryons congelés, j’ai eu 3 FIV mais il n’y a pas eu moyen de tomber enceinte. Je ne sais pas si je dois en implanter quelques-uns ou même tous pour voir si je peux augmenter mes chances de tomber enceinte.
Salut Shannon,
L’implantation d’embryons multiples augmente le risque de grossesse multiple mais peut être conseillée en fonction de différentes caractéristiques telles que l’âge de la mère, la cause de l’infertilité ou des facteurs personnels.
Il est difficile de déterminer les taux de grossesse sur la base du nombre d’embryons transférés en raison de multiples facteurs. Je vous recommande d’en parler à votre médecin, qui pourra vous conseiller en fonction de vos antécédents médicaux.
Voici un article qui en dit plus sur le transfert d’embryon congelé et son succès : Transfert d’embryon congelé.
J’espère vous avoir aidé.
Meilleures salutations.
Bonjour, j’ai un embryon de qualité A et deux embryons de qualité C, est-il préférable de les transférer tous ou un seul à la fois, merci.
Bonjour Jade,
Le transfert d’embryons se fait sur la base de la qualité des embryons, c’est-à-dire qu’on transfère d’abord l’embryon de qualité A, puis, si la grossesse n’aboutit pas, on procède à l’implantation des embryons de qualité C.
Je vous recommande de lire l’article suivant: Qualité des embryons: classification des embryons pour la FIV.
J’espère vous avoir aidé.
Meilleures salutations.