L'une des étapes des traitements de fécondation in vitro (FIV) est l'évaluation de la qualité embryonnaire ou potentiel implantatoire en laboratoire. Tous les embryons engendrés ne sont pas aptes à être transférés ou vitrifier, car leur viabilité peut s'en voir affectée.
Il est donc important de suivre des critères morphologiques qui aident les spécialistes dans leur choix des embryons de meilleure qualité.
L'objectif principal de la sélection embryonnaire est d'identifier l'embryon susceptible de s'implanter le mieux possible dans l'utérus de la future mère.
Vous trouverez ci-dessous un index des 8 points que nous allons aborder dans cet article.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 3.
- 3.1.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 4.7.
- 5.
- 6.
- 7.
- 8.
Paramètres de qualité embryonnaire
Afin de déterminer quels sont les embryons de meilleure qualité pendant leur développement en culture, on utilise les valeurs déterminées par l'OMS (Organisation Mondiale de la Santé). Les voici:
- Nombre de cellules ou blastomères (blastocytes) et fréquence de division
- Pourcentage et type de fragmentation cellulaire
- Symétrie: taille des blastomères en fonction de l'état
- Visualisation des noyaux et multinucléation (plus d'un noyau par cellule)
- Présence d'un halo cytoplasmique ou vacuoles dans le cytoplasme
- Zone pellucide (ZP)
- Degré de compression
Ces paramètres sont fréquemment vérifiés au microscope lors du deuxième et troisième jour de développement embryonnaire (J2 et J3).
Classification des embryons
Les médecins embryologues classifient les embryons en plussieurs degrés ou catégories selon les paramètres observés: le degré A pour la meilleure qualité, et le degré D pour la moins bonne qualité.
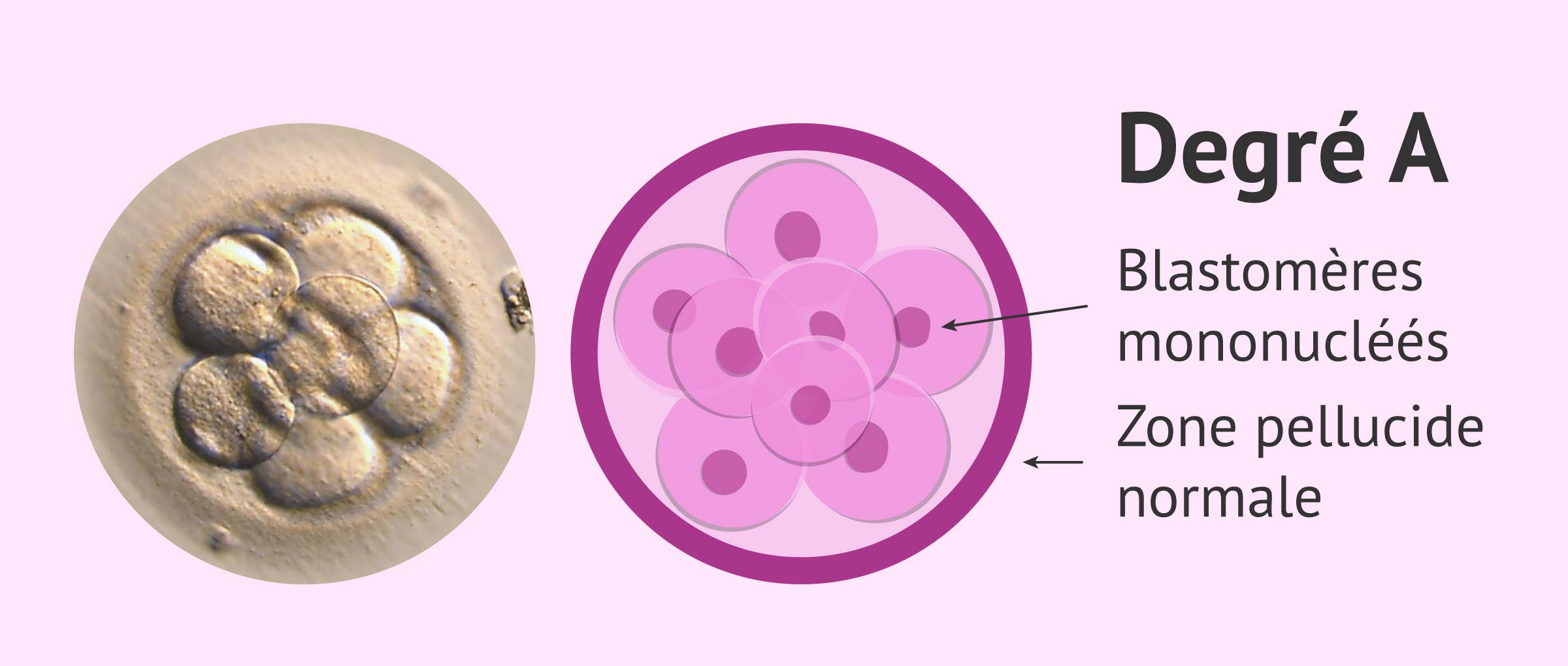
Degré A ou degré I
Ce degré correspond à un embryon d'une excellente qualité avec une grande capacité d'implantation. Ses caractéristiques morphologiques sont les suivantes:
- Nombre de cellules : 4 à J2 ou 7-8 À J3
- Symétrie: blastomères de taille égale
- Pas de fragmentation ou inférieure à 10%
- Absence de blastomères multinucléés
- Texture unie et couleur claire
- Zone pellucide normale
La compression précoce lors du J3, est un facteur de pronostic favorable, même si certains spécialistes préfèrent ne pas le prendre en compte lors de la classification.
Degré B ou degré II
L'embryon est toujours de bonne qualité et est capable de s'implanter. Voici ses caractéristiques morphologiques:
- Nombre de cellules: 4-5 à J2 ou 7-10 à J3
- Légère asymétrie entre les blastomères
- Fragmentation entre 10% et 25%
- Pas de blastomères multinucléés/
- Vacuoles de petite taille à la moitié des blastomères
- Zone pellucide anormale
Les troubles de la ZP peuvent être divers, comme la ZP pigmentée ou épaissie. Dans ce cas-là, les spécialistes peuvent envisager de réaliser une éclosion assistée avant le transfert embryonnaire.
Degré C ou degré III
L'embryon est considéré comme régulier, de qualité intermédiaire, avec une probabilité d'implantation mineure. Voici ses caractéristiques:
- Nombre de cellules: 2 ou 6 blastomères à J2, ou 6-12 blastomères à J3
- Blastomères asymétriques
- Fragmentation entre 25% et 35%
- 1 o 2 blastomères multinucléés
- Vacuoles de grande taille à la moitié des blastomères
- Aspect rugueux
- Zone pellucide anormale
Il est important de souligner que l'attribution d'une catégorie à l'embryon dépend de sa qualité la plus négative. Par conséquent, si l'embryon possède des cellules multinucléés même s'il présente des paramètres morphologiques corrects, on lui attribue un degré C.
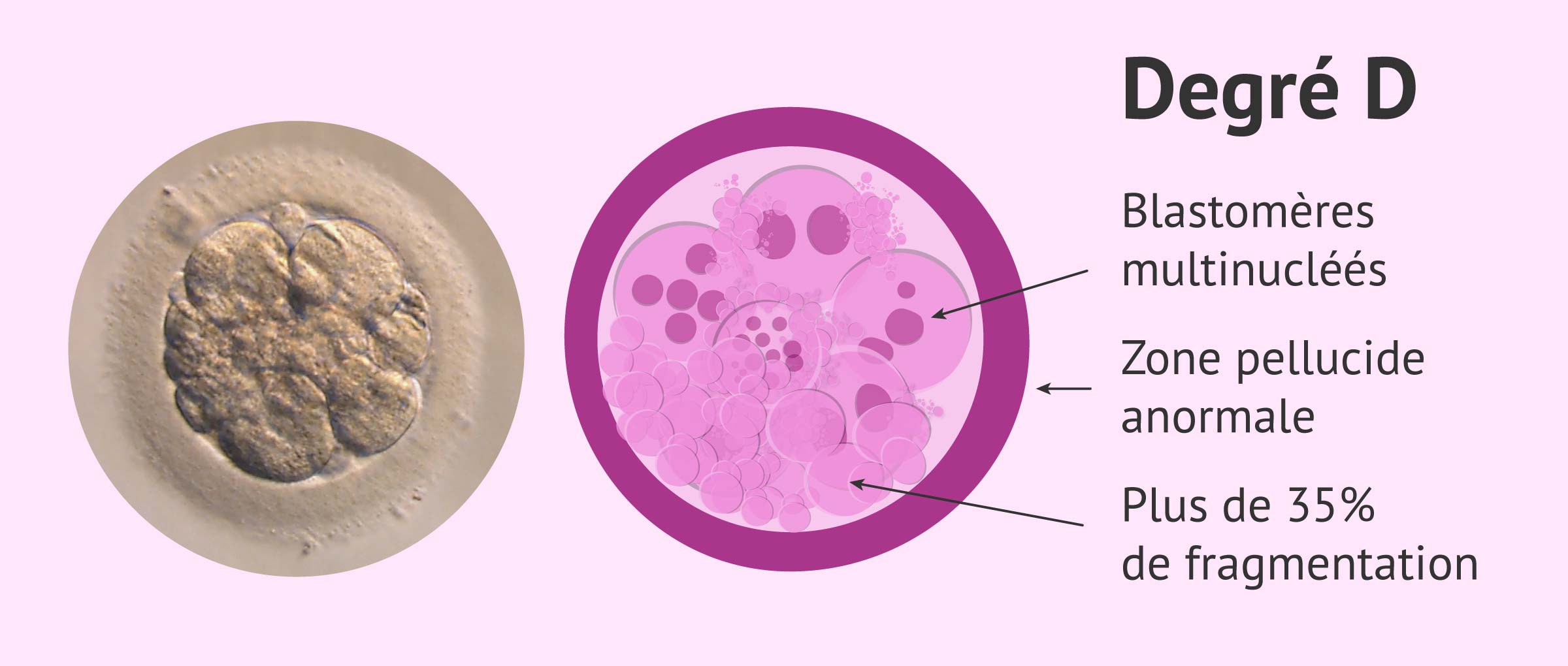
Degré D ou degré IV
L'embryon est de mauvaise qualité lorsque sa capacité d'implantation est faible. Voici ses caractéristiques morphologiques:
- Nombre de cellules: 3, 6 ou plus de blastomères à J2, ou 3-5 blastomères à J3
- Blastomères très asymétriques
- Plus de 35% de fragmentation
- Plusieurs blastomères multinucléés
- Vacuoles sur plus de la moitié des blastomères
- Grandes malformations cytoplasmiques: couleur foncée et aspect rugueux
- Zone pellucide anormale
Il existe plusieurs anomalies qui réduisent la probabilité d'implantation. D'un autre côté, les embryons qui se divisent le plus rapidement ou le plus lentement ne présentent pas non plus un bon pronostic. Ils ont souvent un plus grand risque d'anomalies génétiques, comme les aneuploïdies, et ne sont normalement ni transférés ni congelés.
Quels embryons sont transférés et quels embryons sont rejetés?
Tous les degrés de qualité embryonnaire ont la possibilité de s'implanter, mais la décision de transfert de tel ou tel embryon est finalement prise par le spécialiste, en tenant en compte de l'historique clinique du couple. Il est important de rappeler que la possibilité de grossesse dépend également de l'âge de la femme et de l'état de son utérus, et pas seulement de la qualité embryonnaire.
Les embryons de degré C présentent une qualité régulière, bien qu'ils puissent s'implanter et donner lieu à une grossesse. S'il n’existe aucun embryon de degré A ou B, on transfère des embryons de degré C. En général, ils se vitrifient pour de futurs transferts embryonnaires.
Les embryons de qualité 4 ou degré D présentent un pronostic inférieur: ils sont en général rejetés et ne sont pas transférés. Il sont laissés en culture et on observe leur évolution jusqu'au stade de blastocyte.
Presque la totalité de ces embryons arrête leur développement, et on considère donc qu'ils n'auraient pas non plus survécu dans l'utérus maternel.
Dans le cas où ils récupèreraient un rythme de division correct et de bonnes caractéristiques morphologiques, ils peuvent être vitrifiés à l'état de blastocyte.
Si vous devez faire un traitement de fécondation in vitro pour devenir maman, nous vous recommandons d'utiliser le Rapport sur la fertilité. En 3 étapes simples, qui vous permettra de connaître les cliniques à l’étranger qui répondent à nos critères de qualité rigoureux. En outre, vous recevrez un rapport contenant des conseils utiles avant de réaliser des visites dans les cliniques.
Comment améliorer la qualité des embryons?
Les progrès concernant les connaissances sur le métabolisme cellulaire et sur les facteurs qui peuvent affecter la correcte évolution des embryons, ont permis d'améliorer extraordinairement la qualité des embryons développés in-vitro.
À partir de ces améliorations, pour obtenir des embryons ayant la plus grande capacité possible d'implantation, il est très important que le travail du laboratoire de fécondation in vitro soit effectif.
Afin que chaque embryon soit dans des conditions optimales, en le changeant au milieu de culture le plus approprié pour chaque phase de son développement, en ayant préparé à l'avance et de façon optimale chaque milieu de culture, en tenant les couveuses dans de parfaites conditions de température et de proportion de gazs, en garantissant une ambiance exceptionnelle dans tout le laboratoire et en évitant l'utilisation de substances pouvant être embryotoxiques.
Vos questions fréquentes
Quelles sont les causes de la mauvaise qualité des embryons ?
C'est une question très courante, mais il n'est pas facile d'y répondre. Tout d'abord, le terme "qualité" n'est pas bien défini en médecine de la reproduction : est-il basé sur l'apparence de l'embryon, la compétence chromosomique de l'embryon, ou la composition structurelle/génétique ? Les deux premiers paramètres sont définissables : nous pouvons classer un embryon en fonction de son apparence ; nous pouvons analyser le contenu chromosomique de l'embryon. Aucun de ces qualificatifs ne correspond bien à la capacité de l'embryon à donner naissance à un enfant vivant. La composition structurelle/génétique ne peut pas être testée pour le moment.
Traditionnellement, nous avons considéré l'âge de la femelle comme la force dominante contribuant à la "qualité" des ovules. Le pourcentage d'embryons présentant des anomalies chromosomiques augmente avec le vieillissement de la femme. Bien que la fertilité masculine diminue avec l'âge, nous n'avons pas autant d'informations sur leur contribution à la qualité des embryons.
Puis-je tomber enceinte avec des embryons C et D ?
Oui, bien que les possibilités soient faibles.
Lorsque nous évaluons les embryons en laboratoire, nous essayons de les classer en fonction de leur potentiel de nidation, c'est-à-dire de savoir lesquels sont les plus susceptibles d'implanter et ceux qui le sont moins. Les embryons C et D sont des embryons de qualité moyenne ou faible (classification ASEBIR: A-optimal, B-bon, C-media et D-faible). Cela signifie qu'un embryon C ou D a moins de possibilités qu'un B ou un A, mais chaque fois que nous proposons de transférer un embryon, c'est parce qu'il a la capacité de s'implanter.
Quelle qualité doivent avoir les embryons congelés ?
La qualité des embryons est la même au moment de la congélation qu'une fois décongelés, autrement dit, ils présentent les mêmes caractéristiques morphologiques.
Parfois, lorsqu'il poursuit son développement après quelques heures, ces caractéristiques changent. Par exemple, ils peuvent présenter une compression, multinucléation, fragmentation, etc. et la catégorie de l'embryon devra ainsi être changée.
Quelle est la qualité des embryons après une ICSI ?
En général, la qualité des embryons est la même après une FIV ou une ISCI. Celle-ci dépend plus de la qualité de l'ovocyte que de la technique utilisée pour la fécondation in vitro.
Quelle est la qualité des embryons issus de don d'embryon ?
Les embryons obtenus par don d'embryons proviennent d'ovocytes de femme jeune et saine, donc dans la majorité des cas, ils seront de degré A ou b avec haute probabilité d'implantation. Il existe aussi la possibilité qu'apparaisse un embryon de degré C.
Quelles sont les causes d'une mauvaise qualité embryonnaire ?
De nombreux facteurs peuvent influencer la qualité embryonnaire:
- L'âge maternel avancé
- L’endométriose
- Le facteur masculin sévère
- Le syndrome d’ovaire polykystique
- L'obésité
- Les protocoles de stimulation
- Les conditions de culture
Il reste difficile de déterminer la cause spécifique qui pourrait affecter un cas concrêt de femmes avec un bon pronostic et bonne santé reproductrice.
Qu'est-ce qu'un blastocyste de degré 2 ?
Un blastocyste de grade 2, également appelé blastocyste cavité (BC) est l'embryon au jour 5 dans lequel il est possible de différencier le trophoectoderme et la masse cellulaire interne (MCI). Par conséquent, dans ce type de blastocyste, chacune des parties qui le composent sont parfaitement différenciées.
La rédaction vous recommande
Le transfert embryonnaire ou transfert d'embryons (TE) est l'avant-dernière étape des techniques de PMA comme la FIV, l'ICSI ou l'IMSI qui impliquent la fécondation en laboratoire. Dans l'espoir que la nidation se produise correctement, il est possible de transférer des embryons à différents stades de leur développement : zygote, stade à 8 cellules (J3) ou blastocyste (J5). Vous trouverez les informations ici: Le transfert embryonnaire.
L’objectif de ces techniques de fécondation in vitro, à la fois la FIV classique et l’ICSI, est d'obtenir les meilleurs taux de grossesse possibles, et en même temps d’essayer de limiter le nombre de gestations multiples, surtout celles pour lesquelles sont transférés 3 ou plus embryons dans l’utérus de la mère. Mais savez-vous quand est transféré l'embryon? Vous pouvez vous informer ici: Transfert embryonnaire J3 ou j5.
Dans le cadre d'une FIV, les symptômes qui se manifestent après un transfert d’embryons (TE) ou après un transfert d'embryons congelés (TEC) sont susceptibles de varier d'une femme à l'autre. Si la grossesse se produit, la patiente peut commencer à sentir les symptômes de la nidation à partir du huitième jour après le transfert positif. Pour plus d'informations, cliquez ici: Les symptômes après un transfert embryonnaire.
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
Balaban B, Urman B. Comparison of two sequential media for culturing cleavage-stage embryos and blastocysts: embryo characteristics and clinical outcome. Reprod Biomed Online 2005;10:485–91.
Biggers JD, Summers MC. Choosing a culture medium: making informed choices. Fertil Steril 2008;90:473–83.
Ciray HN, Aksoy T, Goktas C, Ozturk B, Bahceci M. Time-lapse evaluation of human embryo development in single versus sequential culture media— a sibling oocyte study. J Assist Reprod Genet 2012;29:891–900.
Lane M, Gardner DK. Embryo culture medium: which is the best? Best Pract Res Clin Obstet Gynaecol 2007;21:83–100.
Mantikou E, Youssef MA, van Wely M, van der Veen F, Al-Inany HG, Repping S, et al. Embryo culture media and IVF/ICSI success rates: a systematic review. Hum Reprod Update 2013;19:210–20.
Mauri AL, Petersen CG, Baruffi RL, Franco JG Jr. A prospective, randomized comparison of two commercial media for ICSI and embryo culture. J Assist Reprod Genet 2001;18:378–81.
Parinaud J, Veiga A, Vieitez G, Busquets A, Milhet P, Calderon G, et al. Randomized comparison of three media used for embryo culture after intracytoplasmic sperm injection. Hum Reprod 1998;13(Suppl 4):212–7.
Paternot G, Debrock S, D’Hooghe TM, Spiessens C. Early embryo development in a sequential versus single medium: a randomized study. Reprod Biol Endocrinol 2010;8:83.
Pool TB, Schoolfield J, Han D. Human embryo culture media comparisons. Methods Mol Biol 2012;912:367–86.
Pool TB. An update on embryo culture for human assisted reproductive technology: media, performance, and safety. Semin Reprod Med 2005; 23:309–18.
Pool TB. Development of culture media for human assisted reproductive technology. Fertil Steril 2004;81:287–9.
Quinn P. Culture systems: sequential. Methods Mol Biol 2012;912: 211–30.
Sepulveda S, Garcia J, Arriaga E, Diaz J, Noriega-Portella L, Noriega-Hoces L. In vitro development and pregnancy outcomes for human embryos cultured in either a single medium or in a sequential media system. Fertil Steril 2009;91:1765–70.
Summers MC, Bird S, Mirzai FM, Thornhill A, Biggers JD. Human preimplantation embryo development in vitro: a morphological assessment of sibling zygotes cultured in a single medium or in sequential media. Hum Fertil (Camb) 2013;16:278–85.
Swain JE. Decisions for the IVF laboratory: comparative analysis of embryo culture incubators. Reprod Biomed Online 2014;28:535–47.
Swain JE. Is there an optimal pH for culture media used in clinical IVF? Hum Reprod Update 2012;18:333–9.
Van Langendonckt A, Demylle D, Wyns C, Nisolle M, Donnez J. Comparison of G1.2/G2.2 and Sydney IVF cleavage/blastocyst sequential media for the culture of human embryos: a prospective, randomized, comparative study. Fertil Steril 2001;76:1023–31.
Zollner KP, Zollner U, Schneider M, Dietl J, Steck T. Comparison of two media for sequential culture after IVF and ICSI shows no differences in pregnancy rates: a randomized trial. Med Sci Monitor 2004;10:CR1–7.
Zollner KP, Zollner U, Schneider M, Dietl J, Steck T. Comparison of two media for sequential culture after IVF and ICSI shows no differences in pregnancy rates: a randomized trial. Med Sci Monitor 2004;10:CR1–7.
Vos questions fréquentes: 'Quelles sont les causes de la mauvaise qualité des embryons ?', 'Puis-je tomber enceinte avec des embryons C et D ?', 'Quelle qualité doivent avoir les embryons congelés ?', 'Quelle est la qualité des embryons après une ICSI ?', 'Quelle est la qualité des embryons issus de don d'embryon ?', 'Quelles sont les causes d'une mauvaise qualité embryonnaire ?' et 'Qu'est-ce qu'un blastocyste de degré 2 ?'.
Auteurs et collaborateurs







bonsoir,
Je cherche des avis professionnels car il me semble que cela va aussi être négatif (j’ai eu six traitements entre la FIV et l’insémination). Aujourd’hui 24, j’ai transféré un embryon de classe B avec 8 cellules avec une certaine fragmentation (cette fragmentation je ne sais pas ce que c’est) et à la dernière minute pour en féconder un autre et j’ai aussi mis ceci avait 2 cellules et de classe B. Qu’en pensez-vous ?
Bonjour Celine,
Un embryon du troisième jour avec 8 cellules et une qualité B peut avoir de bonnes chances de réussir. Cependant, la classification du second embryon soulève de nombreux doutes. Vous devez consulter les embryologistes qui ont traité votre cas afin qu’ils puissent vous expliquer la qualité de ce deuxième embryon.
J’espère que cela vous aidera,
bonne journée
J’ai essayé la FIV et l’ICSI plusieurs fois et je suis tombée enceinte mais je n’ai pas dépassé les deux mois. Quelqu’un peut-il m’aider ?
Bonjour embryon,
Votre cas doit être vérifié par un spécialiste, car il semble que vous ayez des fausses couches à répétition. Vous et votre partenaire devez être examinés afin de déterminer la cause des fausses couches.
En attendant, vous pouvez continuer à lire ici : Fausse couche à répétition: quel traitement?
Bonne journée