La réceptivité endométriale ou utérine est définie comme la capacité de l'utérus à permettre à un embryon de s'implanter et d'initier la gestation.
Grâce aux progrès réalisés dans le domaine de la procréation assistée et notamment des traitements de fécondation in vitro (FIV), le rôle de l'endomètre et son implication dans le succès de la reproduction ont été approfondis.
Les altérations de la réceptivité endométriale sont donc une cause de stérilité féminine, puisqu'elles conduisent à souffrir de ce qu'on appelle la échecs répétés de l'implantation.
Vous trouverez ci-dessous un index des 9 points que nous allons aborder dans cet article.
- 1.
- 1.1.
- 2.
- 2.1.
- 2.2.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 5.5.
- 6.
- 7.
- 8.
- 9.
Qu'est-ce que l'réceptivité de l'endomètre?
L'endomètre est le tissu interne de l'utérus, dont la fonction principale est l'interaction avec l'embryon pour réaliser son implantation et par conséquent une gestation évolutive.
Ce tissu est très dynamique et subit de multiples modifications tout au long du cycle menstruel, de la préparation à l'implantation à l'évacuation par les menstruations lorsqu'il n'y a pas eu de grossesse, en passant par la régulation hormonale et l'adoption d'une fonction immunologique.
Dans ce contexte, la réceptivité utérine fait référence à un état spécifique de l'endomètre dans lequel les conditions sont optimales pour l'implantation de l'embryon.
Il faut savoir que l'endomètre n'est réceptif que certains jours du cycle menstruel, exactement 6-7 jours après l'ovulation. C'est ce que l'on appelle fenêtre de mise en œuvre.
La réceptivité endométriale implique une série de modifications moléculaires, structurelles et vasculaires de la couche interne de l'utérus qui permettront la nidation de l'embryon en développement.
L'importance de l'épaisseur de l'endomètre
La façon classique d'évaluer la réceptivité utérine est de mesurer l'épaisseur de l'endomètre.
Un endomètre optimal pour l'implantation doit mesurer entre 8 et 12 mm et présenter un aspect trilaminaire. Il a été démontré que les endométriums dont l'épaisseur est inférieure à 7 mm et supérieure à 13 mm ont un taux de gestation plus faible.
Pour toutes ces raisons, l'échographie est un test essentiel pour déterminer si l'utérus est prêt à accueillir l'implantation d'un embryon, ce qui doit toujours être vérifié dans tout traitement de procréation assistée.
Faible réceptivité de l'endomètre
Parfois, en analysant l'endomètre à l'aide d'une échographie, on constate qu'il n'a pas la bonne épaisseur ou, même s'il a le bon aspect et des embryons de bonne qualité, la femme ne peut pas tomber enceinte.
C'est alors que le spécialiste doit commencer à prêter attention à la réceptivité de l'utérus, car plusieurs causes peuvent l'affecter et, selon chaque cas, des tests de diagnostic supplémentaires peuvent être indiqués.
Causes
Les causes d'une faible réceptivité endométriale sont nombreuses et variées, impliquant divers mécanismes physiopathologiques:
- Anomalies de la cavité utérine : polypes, septa, fibromes, synéchies, etc.
- Processus infectieux ou inflammatoires: endométrite, hydrosalpinx.
- Déficit de prolifération endométriale: endomètre mince sans épaisseur suffisante pour l'implantation d'un embryon. On parle alors d'endomètre réfractaire.
- Altérations du système de coagulation (thrombophilies).
- Déplacement de la fenêtre de déploiement.
- Altérations génétiques.
- Les maladies immunologiques systémiques.
- Processus immunologiques locaux : un environnement de tolérance immunitaire doit être produit dans l'endomètre pour que l'embryon ne soit pas rejeté par la mère, ce qui est conditionné par des facteurs génétiques, épigénétiques et environnementaux.
- Altération du microbiote: micro-organismes tels que des bactéries, des champignons et/ou des virus qui établissent un "biofilm" à l'intérieur de l'utérus.
- Incompatibilité du " dialogue " entre l'embryon et l'endomètre : elle implique des modifications morphologiques et fonctionnelles (génomiques et/ou moléculaires dans l'endomètre avant l'arrivée de l'embryon).
Il arrive que plusieurs facteurs soient à l'origine d'une faible réceptivité utérine ou que la cause ne soit pas encore connue, ce qui conduit à un diagnostic d'infertilité d'origine inconnue (ODE).
Tests endométriaux
Comme nous l'avons déjà mentionné, l'évaluation classique de l'endomètre a été réalisée par échographie, mais aussi par hystéroscopie, histologie et analyse immunologique.
Cependant, il existe aujourd'hui des techniques plus récentes et plus spécifiques qui permettent une étude plus poussée de l'endomètre. Ils sont appelés tests génomiquesles tests génomiques, puisqu'ils étudient la réceptivité de l'endomètre au niveau des gènes et de leur expression.
L'un des tests les plus importants pour analyser la réceptivité de l'endomètre est le test ERA ( Endometrial Receptivity Array ). Il s'agit d'un test moléculaire qui étudie l'expression de 248 gènes associés à l'état réceptif de l'endomètre. Cela permet de déterminer si l'endomètre est réceptif à un moment précis du cycle menstruel ou si la fenêtre d'implantation est déplacée.
La biologie moléculaire, par le biais de l'ARN, de la transcriptomique et de la sécrétomique, nous a permis d'approfondir la question de la réceptivité endométriale et de l'ajustement de la fenêtre d'implantation de l'embryon.
D'autre part, il existe également des analyses du microbiote endométrial dans le but de mieux connaître la microflore intra-utérine et de traiter ses déséquilibres avant le traitement. Il s'agit de ce que l'on appelle test EMMAy test ALICE.
L'endomètre cache encore de grandes découvertes pour les scientifiques, et l'optimisation de leurs connaissances nous permettra d'obtenir de meilleurs résultats dans les techniques de reproduction assistée.
Comment tomber enceinte?
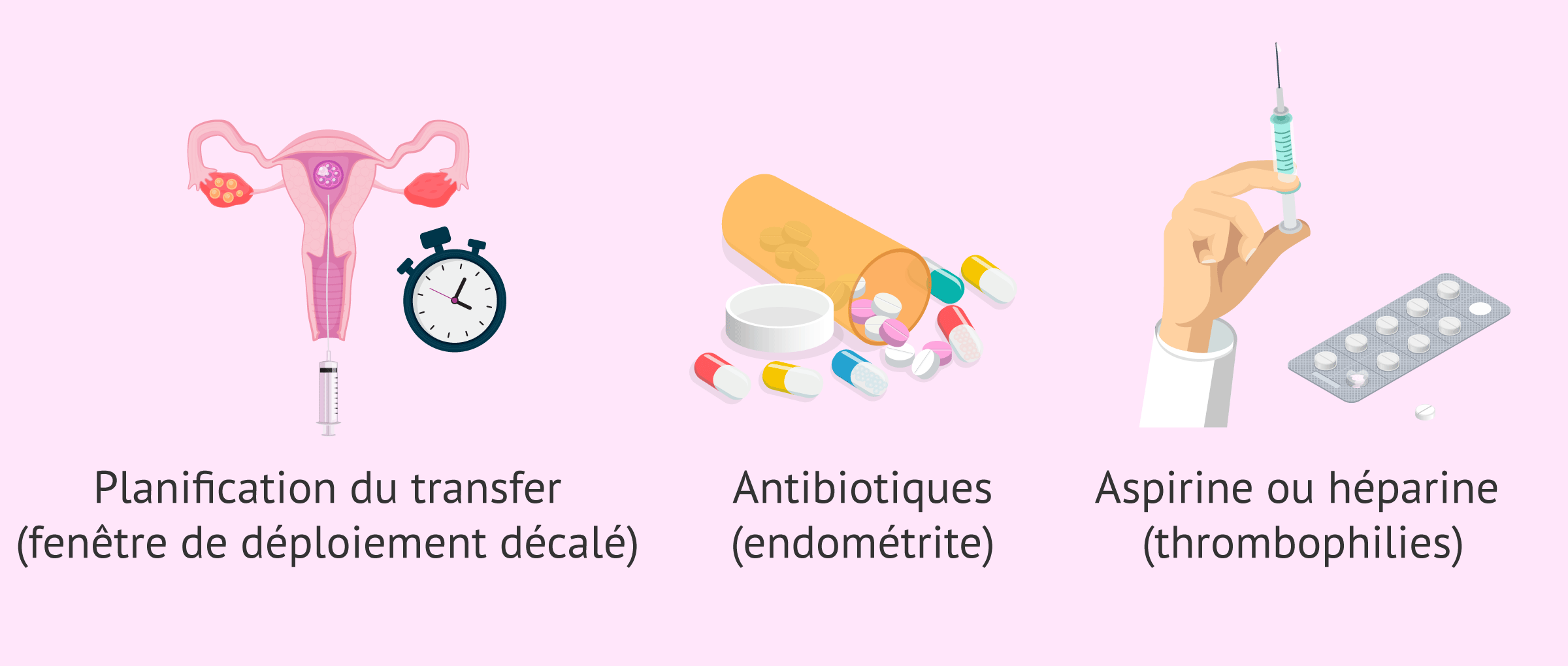
Une fois la réceptivité utérine analysée et, selon qu'il a été possible d'identifier la cause exacte de la non-réceptivité de l'endomètre, différentes stratégies peuvent être mises en œuvre pour tenter d'obtenir une gestation. Nous les commentons ci-dessous:
- En cas de fenêtre d'implantation déplacée identifiée par le test ERA, le transfert d'embryons doit être programmé à un autre moment du cycle menstruel où l'endomètre s'avère être réceptif.
- Si la patiente souffre d'endométrite ou de toute autre infection de l'appareil reproducteur, elle doit suivre un traitement spécifique par antibiotiques avant de tenter une nouvelle grossesse. Les tests EMMA et ALICE permettent d'identifier les micro-organismes responsables de l'infection et de déterminer quel antibiotique est approprié pour les combattre.
- Traitement par aspirine et/ou héparine en cas de diagnostic de thrombophilie.
- Traitement par corticoïdes ou immunoglobulines en cas de rejet immunologique de l'embryon.
- Si l'endomètre est réfractaire et incapable de proliférer avec les œstrogènes et la progestérone, des médicaments favorisant l'irrigation sanguine de l'endomètre, tels que le sildénafil, la pentoxifylline, la vitamine A, la vitamine E, etc. peuvent être indiqués.
En résumé, en cas d'échecs répétés d'implantation et d'un endomètre peu réceptif, il est très important de réaliser une étude exhaustive et d'effectuer tous les tests nécessaires pour approcher un diagnostic précis afin d'établir la stratégie reproductive.
Enfin, il est bon de rappeler que le maintien d'une bonne hygiène de vie ainsi qu'une alimentation saine et équilibrée contribueront toujours à améliorer votre état de santé général et à faciliter l'arrivée de la grossesse.
La procréation médicalement assistée, comme tout traitement médical, exige que vous fassiez confiance au professionnalisme des médecins et de la clinique que vous avez choisis. Évidemment, tous ne sont pas identiques. Le Rapport sur la fertilité va sélectionner pour vous les cliniques les plus proches de vous et répondant à nos critères de qualité rigoureux. De plus, le système effectuera une comparaison des prix et des conditions proposées par les différentes cliniques afin de faciliter votre prise de décision.
Entretien avec le Dr Laura García de Miguel
Le docteur Laura García de Miguel de la clinique Tambre de Madrid nous explique dans cette vidéo en quoi consiste la réceptivité utérine. Le gynécologue le dit:
Elle est réalisée au cours d'un cycle d'essai avant votre transfert, avec un cycle naturel suivant votre ovulation ou avec un cycle substitué prenant des œstrogènes et ensuite de la progestérone, en effectuant une biopsie le jour qui correspondrait hypothétiquement au transfert de votre embryon.
Si le résultat du test est que l'endomètre n'est pas réceptif, le Dr Garcia de Miguel nous dit:
On peut le traiter avec des antibiotiques en cas de possibles infections, augmenter la flore pour avoir plus de souches de Lactobacillus ou faire les temps que nous indiquons la progestérone.
Vos questions fréquentes
Pourquoi mon endomètre ne se développe-t-il pas, même avec des œstrogènes et de la progestérone?
Nous savons qu'une perfusion endométriale correcte est essentielle pour la croissance de l'endomètre et donc pour une implantation correcte de l'embryon. Si l'endomètre n'est pas correctement irrigué par le sang, même si nous administrons des hormones exogènes, elles ne l'atteindront jamais correctement. C'est pourquoi nous administrons des médicaments qui favorisent l'arrivée du sang à l'endomètre (sildénafil, pentoxifylline, vitamine A, vitamine E...) lorsque l'endomètre est réfractaire au traitement par œstrogènes et progestérone (ceux qui ne se développent pas malgré un apport hormonal correct).
Quand l'endomètre est-il réceptif?
L'endomètre est réceptif lorsque l'embryon peut se fixer aux cellules de l'endomètre et entrer ensuite dans son épaisseur. Classiquement, on disait que ce processus se produisait entre les jours 20 et 24 d'un cycle normal de 28 jours.
Lire la suite
¿Las células Natural Killer también pueden provocar fallos de implantación?
Oui, des études récentes ont montré que les femmes dont l'implantation échoue à plusieurs reprises ont un nombre plus élevé de cellules NK, et l'augmentation est plus importante dans l'endomètre que dans le sang de la femme.
Est-il vrai que le viagra peut aider à épaissir l'endomètre?
Le mécanisme d'action du Viagra est de dilater les vaisseaux sanguins pour augmenter le flux sanguin vers le pénis. Des études ont montré que le viagra agit également comme un vasodilatateur pour augmenter le flux sanguin vers l'utérus et améliorer la croissance de l'endomètre.
Bien que cela soit inhabituel, certains spécialistes prescrivent des ovules vaginaux contenant l'ingrédient actif du Viagra pour favoriser l'épaississement de l'endomètre.
Un endomètre épaissi est-il réceptif?
Il n'est pas nécessaire de le faire. Un endomètre réceptif est un endomètre d'une épaisseur de 8 à 12 mm et d'aspect trilaminaire. Une épaisseur endométriale supérieure à 13 mm est associée à un faible taux d'implantation.
En outre, pour qu'un endomètre soit réceptif, il doit avoir subi plusieurs modifications structurelles qui ne peuvent être visualisées qu'après une biopsie et l'observation du tissu endométrial au microscope : présence de pinopodes, de glandes endométriales, augmentation du nombre de cellules, etc.
La rédaction vous recommande
Comme nous l'avons dit tout au long de l'article, une faible réceptivité utérine peut conduire la patiente à subir des échecs d'implantation répétés, ce qui entraîne une grande perte physique, émotionnelle et économique pour le traitement de la fertilité. Si vous souhaitez en savoir plus à ce sujet, nous vous recommandons de poursuivre votre lecture ici: Échecs répétés de FIV: pourquoi l'embryon ne s'implante pas?
En revanche, il existe certaines recommandations que les femmes peuvent suivre afin d'améliorer l'état de leur endomètre et de favoriser la nidation. Vous les trouverez dans le prochain billet: L'endomètre: comment améliorer son épaisseur pour la grossesse?
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
Casper RF. It's time to pay attention to the endometrium. Fertil Steril. 2011 Sep;96(3):519-21.
D'Ippolito S, Di Nicuolo F, Pontecorvi A, Gratta M, Scambia G, Di Simone N. Endometrial microbes and microbiome: Recent insights on the inflammatory and immune "players" of the human endometrium. Am J Reprod Immunol. 2018 Dec;80(6):e13065.
Kliman, H. J., & Frankfurter, D. (2019). Clinical approach to recurrent implantation failure: evidence-based evaluation of the endometrium. Fertility and Sterility, 111(4), 618–628.
Lessey, B. A., & Young, S. L. (2019). What exactly is endometrial receptivity? Fertility and Sterility, 111(4), 611–617.
Mariani G, Bellver J. Strategies to improve endometrial receptivity. Rev. Iberoam. Fert Rep Hum, 2017; 34; 9-20
Sociedad Española de Fertilidad. Guía 9. Bruna I, Morraja J, Collado O. Estudio del fallo repetido de implantación y sus posibles alternativas terapéuticas. (ver)
Speroff, L., & Fritz, M. A. (2005). Clinical Gynecologic Endocrinology and Infertility. Lippincott Williams & Wilkins.
Vos questions fréquentes: 'Pourquoi mon endomètre ne se développe-t-il pas, même avec des œstrogènes et de la progestérone?', 'Quand l'endomètre est-il réceptif?', '¿Las células Natural Killer también pueden provocar fallos de implantación?', 'Est-il vrai que le viagra peut aider à épaissir l'endomètre?' et 'Un endomètre épaissi est-il réceptif?'.
Auteurs et collaborateurs









Bonjour, je prépare le transfert d’un blastocyste congelé de 5 jours et ma gynécologue veut que je le transfère le 21e jour de mon cycle, n’est-ce pas un peu tard ? Je pensais qu’elle le transférerait le 19e jour, soit 5 jours après l’ovulation. Je suis sous patchs Evopad. Merci beaucoup.
Salut Dana,
Ne vous inquiétez pas. Comme il s’agit d’un cycle substitué, votre gynécologue calculera le meilleur moment pour le transfert en fonction des contrôles échographiques et de l’épaisseur de votre endomètre. L’important est de commencer la progestérone 5 jours avant le transfert du blastocyste, car cette hormone commence à être sécrétée au moment de l’ovulation.
J’espère avoir répondu à votre question.