Les techniques de procréation assistée qui impliquent de réaliser la fécondation de l'ovule par le spermatozoïde au laboratoire nécessitent ensuite le transfert des embryons pour les déposer dans l'utérus de la femme.
Il s'agit de l'étape finale d'un traitement de fécondation in vitro (FIV), qu'il s'agisse d'une FIV conventionnelle, d'une injection intracytoplasmique de spermatozoïdes (FIV-ICSI) ou même d'une FIV faisant intervenir des gamètes de donneurs (ovocytes et/ou spermatozoïdes).
Les symptômes après un transfert embryonnaire dépendront de chaque femme. Par conséquent, la présence ou l'absence de symptômes lors du transfert d'un ou deux embryons n'est pas indicative de la réussite ou de l'échec de la FIV.
Vous trouverez ci-dessous un index des 12 points que nous allons aborder dans cet article.
- 1.
- 2.
- 2.1.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 4.
- 5.
- 6.
- 6.1.
- 7.
- 8.
- 8.1.
- 8.2.
- 8.3.
- 8.4.
- 8.5.
- 8.6.
- 8.7.
- 8.8.
- 8.9.
- 8.10.
- 9.
- 10.
- 11.
- 12.
Qu'est-ce que le transfert d'embryons ?
Le transfert embryonnaire consiste à déposer dans l'utérus de la femme un embryon (ou plusieurs ; généralement deux au maximum) obtenu en laboratoire après une fécondation in vitro (FIV), dans l'attente qu'il s'implante et donne lieu à une grossesse. Il s'agit d'un processus simple et indolore qui ne nécessite pas d'anesthésie.
Normalement, le transfert embryonnaire est réalisé dans une salle attenante au laboratoire pour éviter les risques lors de la manipulation et du transport des embryons, mais il n'est pas nécessaire qu'il soit réalisé en bloc opératoire.
La réussite du transfert embryonnaire ne dépend pas uniquement de la qualité des embryons, il est également important d'évaluer l'état et la réceptivité de l'endomètre. De plus, la technique doit être correcte et le laboratoire doit toujours vérifier que l'embryon n'est pas resté dans la canule de transfert.
Quand se fait le transfert ?
Le jour où le transfert embryonnaire doit être effectué est décidé par les spécialistes en analysant chaque cas de manière individualisée. Il est important de prendre en compte la quantité d'embryons, leur qualité, l'état de l'endomètre et les résultats des cycles précédents de FIV.
Pour augmenter le taux de réussite du transfert embryonnaire, il est essentiel que l'endomètre soit préparé, c'est-à-dire qu'il soit réceptif. On augmente ainsi la probabilité que l'implantation embryonnaire se produise et, pour ce faire, la patiente s'administre un traitement pour la préparation endométriale.
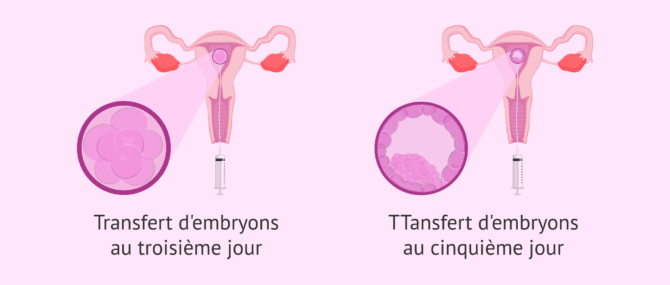
Il existe des centres où l'on transfère au stade de zygote, à jour 2 de développement embryonnaire ou au stade de morula. Cependant, le plus habituel actuellement est de faire le transfert embryonnaire à jour 3 (au stade embryonnaire précoce) ou à jour 5 (au stade de blastocyste). Malgré cela, les deux moments pour réaliser le transfert embryonnaire offrent leurs avantages et leurs inconvénients.
Si vous souhaitez obtenir des informations plus détaillées sur ce sujet, vous pouvez accéder à l'article suivant: Transfert d'embryons: quel jour est le plus efficace?
Types de transfert embryonnaire
Malgré ce qui a été mentionné précédemment, le transfert embryonnaire n'est parfois pas réalisé au cours du cycle où a lieu la fécondation au laboratoire. Cela est possible grâce au fait que les embryons sont vitrifiés sans altérer leur qualité. Pour cette raison, on peut distinguer deux types de transfert embryonnaire selon que les embryons sont congelés ou non :
- Transfert en frais : les embryons sont transférés au cours du même cycle que celui où ils ont été créés, sans être congelés.
- Transfert différé : les embryons sont congelés pour être transférés lors d'un autre cycle futur. Ce transfert est également appelé criotransfert ou transfert d'embryons congelés. Le transfert différé est utilisé lorsqu'il y a des embryons surnuméraires après un premier transfert en frais ou lorsqu'on ne peut pas transférer au cours du cycle de la ponction, par exemple en cas d'hyperstimulation ovarienne.
Pour obtenir plus d'informations sur quand et comment se fait le transfert d'embryons congelés, vous pouvez accéder à cet article: Transfert d'embryons congelés : quel est le taux de réussite?
Transfert embryonnaire étape par étape
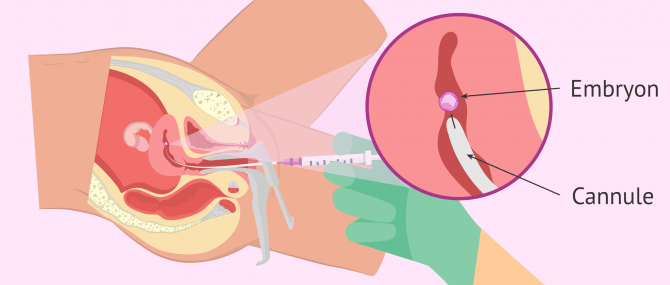
Comme nous l'avons déjà mentionné, le transfert d'embryons est une procédure simple par laquelle les embryons sont déposés dans l'utérus maternel à l'aide d'une fine canule de transfert.
Plus en détail, le processus de transfert d'embryons dans l'utérus comprend les étapes suivantes :
- Placer un spéculum stérile dans le vagin de la femme.
- Nettoyer le vagin au sérum physiologique.
- Nettoyer le col de l'utérus et aspirer le mucus cervical.
- Charger l'embryon dans le cathéter ou la canule de transfert.
- Introduire le cathéter par le vagin et traverser le col pour arriver à l'utérus.
- Déposer lentement l'embryon dans l'utérus.
- Retirer doucement et avec précaution le cathéter.
- Vérifier que l'embryon n'est pas resté dans le cathéter.
Le processus de transfert embryonnaire dure quelques minutes et ne nécessite pas de sédation. La patiente peut ressentir une légère gêne, mais cela n'est pas douloureux. Seulement si le transfert est difficile, c'est-à-dire si le gynécologue a du mal à introduire le cathéter par le col jusque dans l'utérus, cela peut être douloureux pour la patiente. Dans ces cas, on peut changer le type de cathéter pour voir s'il est possible d'arriver jusqu'à l'utérus plus facilement.
Une fois le transfert embryonnaire réalisé, la patiente reste au repos environ 20 à 30 minutes.
Ensuite, la femme peut rentrer chez elle en menant une vie normale, mais sans effort physique excessif, jusqu'au moment de réaliser le test de grossesse environ 12 à 15 jours après le transfert embryonnaire.
Médication pour le transfert embryonnaire
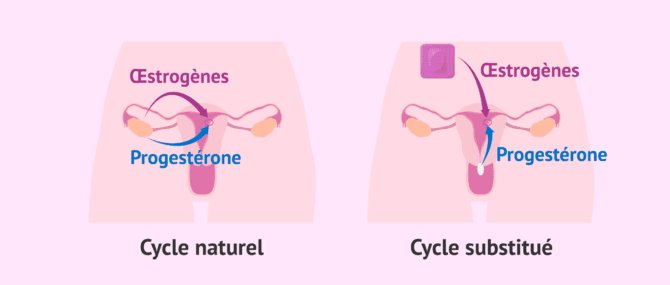
Au moment de faire un transfert d'embryons, il existe deux options :
- En cycle naturel : sans médication hormonale ou minimale. Dans ce cas, ce sont les propres hormones produites par la patiente au cours de son cycle menstruel qui se chargeront de préparer l'endomètre.
- En cycle artificiel : avec médication hormonale. On utilise des œstrogènes et de la progestérone pour préparer l'endomètre.
La médication doit être administrée aussi bien avant qu'après le transfert embryonnaire, en suivant à tout moment les indications du spécialiste.
Conseils pour le transfert embryonnaire
Lorsqu'une femme est convoquée pour réaliser le transfert d'embryons, il est toujours recommandé de :
- Venir avec la vessie pleine : cela facilite le transfert des embryons dans l'utérus, car avec la vessie vide, il peut être plus compliqué d'introduire le cathéter.
- Se détendre : pour que la musculature ne soit pas contractée.
- Ne pas utiliser de parfums, de crèmes ou de vernis à ongles : au bloc opératoire, dans la salle de transfert et au laboratoire, il faut éviter ces produits chimiques car ils peuvent être préjudiciables pour les ovocytes et les embryons.
Contrairement à ce que beaucoup de femmes croient, il n'est pas nécessaire de venir à jeun pour le transfert embryonnaire, car il ne s'agit pas d'une intervention chirurgicale.
Conseils pour après le transfert embryonnaire
D'un autre côté, certains conseils pour la patiente après le transfert embryonnaire sont les suivants :
- Se reposer à la clinique pendant 20 à 30 minutes.
- Mener une vie normale, sans efforts excessifs.
- Éviter les bains d'immersion pour ne pas attraper d'infections.
- Boire abondamment de l'eau.
- Ne pas avoir de rapports sexuels jusqu'au test de grossesse.
Dans l'article suivant, vous pourrez trouver tout ce que vous devez savoir sur la façon d'agir après un transfert embryonnaire: Que faire après un transfert d'embryons: précautions et conseils.
Annuler le transfert embryonnaire
Il arrive que le transfert d'embryons doive être annulé, soit parce qu'aucun embryon ne s'est développé, soit parce que l'endomètre n'est pas préparé pour l'implantation.
Les raisons principales pouvant entraîner l'absence d'embryons dans un cycle de FIV sont les suivantes :
- Échec de fécondation : aucun ovocyte ne féconde, il n'y a donc pas d'embryons.
- Arrêt du développement embryonnaire : cela se produit en raison d'une altération génétique ou du développement de l'embryon. Le blocage du développement embryonnaire est plus fréquent lorsqu'on réalise une culture longue jusqu'au stade de blastocyste.
Dans ces cas, il faudrait commencer un nouveau cycle de FIV pour essayer d'obtenir des embryons viables pour le transfert.
Si, au contraire, le transfert est annulé parce que l'endomètre n'est pas prêt pour permettre l'implantation, les embryons obtenus sont congelés et transférés lors d'un autre cycle, c'est-à-dire que l'on fait un transfert différé.
Si vous souhaitez approfondir ce sujet, vous pouvez accéder à cet article: Pourquoi le traitement par fécondation in vitro est-il annulé?
Qualité et provenance des embryons
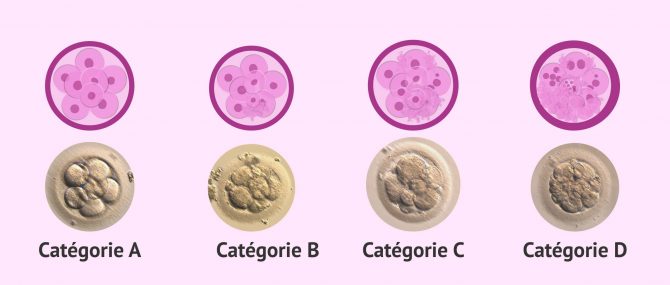
Lorsque des embryons de meilleure qualité sont transférés, ils auront un plus grand potentiel d'implantation et la grossesse sera donc plus probable. Voici les 4 catégories principales dans lesquelles sont classés les embryons selon leur qualité :
- Embryons catégorie ou grade A : ce sont ceux de la plus haute qualité.
- Embryons catégorie o grade B : ils sont de bonne qualité.
- Embryons catégorie o grade C : ce sont des embryons de qualité intermédiaire.
- Embryons catégorie o grade D : ce sont des embryons de mauvaise qualité et la probabilité qu'ils s'implantent est très faible.
Il convient de noter que, dans le cas où les embryons proviennent d'ovocytes de donneuse, il est habituel qu'ils soient de bonne qualité et qu'ils aient une forte probabilité d'implantation.
Sur ce lien, vous trouverez des informations détaillées sur le classement des embryons selon leur qualité et leur potentiel d'implantation: Qualité embryonnaire: classification des embryons pour la FIV.
Combien d'embryons transférer ?
La loi sur la procréation assistée en Espagne (Loi 14/2006) établit que l'on peut transférer au maximum 3 embryons dans l'utérus de la femme. Cependant, ce n'est pas la pratique courante et la plupart des centres de procréation assistée recommandent généralement le transfert d'un ou, au maximum, deux embryons.
De cette façon, on diminue les risques de grossesse multiple ainsi que les risques associés.
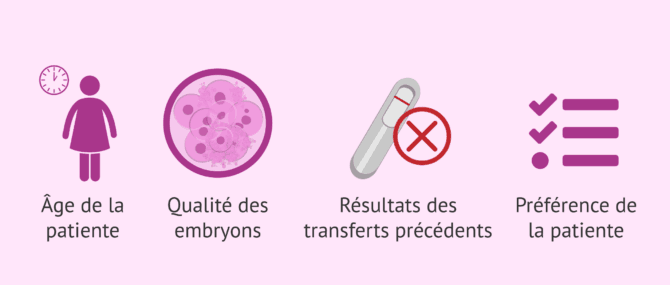
Le choix du nombre d'embryons à transférer se fera selon chaque cas particulier, sur la base des facteurs suivants :
- Âge de la patiente.
- Qualité des gamètes (ovocytes et spermatozoïdes).
- Qualité des embryons.
- Cause d'infertilité.
- Résultats lors de transferts précédents.
- Réceptivité de l'endomètre.
- Préférence de la patiente.
Cependant, de plus en plus de spécialistes recommandent le transfert d'un embryon unique. Cette mesure vise à réduire au minimum la probabilité de grossesse multiple, qui représente un risque élevé tant pour la patiente que pour les bébés.
Si vous souhaitez continuer à lire des informations sur ce sujet, vous pouvez consulter l'article suivant: Transfert d'embryons: combien d'embryons faut-il transférer?
Que se passe-t-il avec les embryons non transférés ?
L'embryon de meilleure qualité sera celui sélectionné pour le transfert dans l'utérus de la femme. Néanmoins, après un cycle de FIV, il est possible qu'il y ait d'autres embryons de bonne qualité qui ne sont pas transférés ; ces embryons sont alors vitrifiés (congelés) pour les préserver pour une durée indéterminée.
Ces embryons vitrifiés pourront être utilisés pour un transfert ultérieur, lors d'un transfert différé ou d'embryons congelés.
Si la grossesse a eu lieu et que, après un certain temps, la femme souhaite un autre enfant, ou si la grossesse n'a pas été obtenue au premier essai, on peut utiliser les embryons cryoconservés, de sorte qu'il ne serait pas nécessaire de refaire un cycle complet de FIV. Il suffirait d'administrer à la patiente le traitement pour préparer l'endomètre et de réaliser le transfert embryonnaire.
Dans le cas où la femme ne souhaiterait pas avoir d'autre descendance et aurait des embryons surnuméraires, elle peut les donner à d'autres couples ou à un projet de recherche.
En Espagne, les embryons ne peuvent pas être détruits tant que la période de vie reproductive de la femme n'est pas terminée. Par conséquent, si la patiente ne souhaite ni les transférer ni les donner, les embryons devront rester conservés dans de l'azote liquide.
Vous pouvez continuer à vous informer sur le devenir des embryons surnuméraires sur ce lien: FIV: que deviennent les embryons congelés?
Prix du transfert d'embryons congelés
Lorsqu'une femme a besoin de faire une deuxième tentative après un transfert embryonnaire infructueux ou lorsqu'elle souhaite avoir un deuxième enfant, on a recours au transfert d'embryons différé. Cependant, cette option n'est possible que si la patiente dispose d'embryons vitrifiés issus du cycle précédent.
Comme il n'y a pas besoin de réaliser de stimulation ovarienne ni de ponction folliculaire, le coût du transfert d'embryons congelés est plus réduit.
Concrètement, le transfert d'embryons congelés coûte généralement entre 600 et 2 000 € selon le centre. À ce prix, il faudra ajouter la médication hormonale pour préparer l'endomètre, qui n'est généralement pas incluse dans le prix du traitement.
Le coût de la médication pour la préparation endométriale oscille entre 200 et 300 euros, mais peut varier selon la dose nécessaire pour chaque patiente.
Dans le cadre de la Sécurité Sociale, la médication hormonale n'est pas incluse, que ce soit pour préparer l'endomètre ou pour la stimulation ovarienne.
Vos questions fréquentes
Est-il préférable de transférer les embryons le troisième ou le cinquième jour ?
Le jour du transfert d'embryon est un élément clé dans un traitement de reproduction assistée. Il y a quelques années, il était encore très courant de transférer des embryons au troisième jour de leur développement. Cependant, de nos jours et avec les améliorations des techniques de culture et de sélection des embryons, la tendance est d'attendre le cinquième jour ou le stade de blastocyste.
Lire la suite
Vaut-il mieux transférer en jour 3 ou en jour 5 ?
Les données actuelles indiquent que la culture embryonnaire jusqu'au 5e et 6e jour du développement permet d’accroître le taux de gestation à la fois lors du transfert frais et du transfert des embryons cryopréservés. En effet, les embryons à transférer et / ou à vitrifier sont mieux sélectionnés, car les embryons qui atteignent le stade du blastocyste ont une plus grande capacité d'implantation. On obtient ainsi une plus grande synchronisation entre l'embryon et l'endomètre.
Il faut tenir compte du fait qu'environ 50% des embryons viables au troisième jour du développement embryonnaire arrêteront leur développement et n’arriveront pas jusqu’au stade de blastocyste.
Je suis passée par plusieurs fausses couches, quel jour est le plus conseillé pour faire le transfert embryonnaire ?
Le fait d’avoir eu des fausses couches répétées n’a rien à voir avec le jour du transfert embryonnaire. Dans la majorité des cas, c’est la dotation chromosomique des embryons.
C’est pourquoi le traitement le plus adéquat dans ces cas-là est une fécondation in vitro avec Diagnostic Préimplantatoire (DPI). Le DPI consiste à analyser 6/8 cellules de chaque embryon et à les analyser. Grâce à cette technique, nous saurons quels embryons sont normaux et quels embryons ne le sont pas.
Quels sont les symptômes dans les jours qui suivent un transfert d'embryons ?
Un transfert embryonnaire pour une procédure de FIV est une procédure simple qui ne provoque aucun symptôme important ou effet secondaire. Une fois que les embryons ont été déposés dans l'utérus et que la patiente s'est reposée quelques minutes, elle peut reprendre ses activités habituelles en évitant les efforts excessifs.
Les fortes douleurs ou les réactions graves restent exceptionnelles. Par ailleurs, dans certains cas, la femme ressent un inconfort modéré ou un saignement léger qui est conséquence de la manipulation du col de l'utérus au moment du transfert embryonnaire.
D'un autre côté, il n'y a pas de symptômes indicatifs d'un échec de transfert. Alors que certaines femmes présentent des nausées, des ballonnements ou même des tâches de sang à cause du traitement hormonal ou de la nidation, ces effets secondaires peuvent apparaître sans que cela indique le succès ou l'échec du transfert.
Vous pouvez en savoir plus en vous référant à notre article : Symptômes les plus communs après un transfert embryonnaire.
Combien de temps faut-il attendre après un transfert d'embryons raté ?
Il n'est pas nécessaire de laisser des cycles de repos entre transfert et transfert. On peut refaire une tentative dès le cycle suivant, à condition que le médecin y soit favorable. Après un transfert d'embryons négatif, on recommence le traitement hormonal pour préparer l'endomètre.
Les chances de grossesse sont-elles meilleures quand le transfert d'embryons se réalise avec un « hatching » ?
La technique de l'assisted hatching ou éclosion assistée consiste à ouvrir un petit orifice sur la zone pellucide qui entoure l'embryon pour l'aider à s'implanter dans l'utérus.
On a observé que le hatching améliore les taux de nidation dans les cas où la patiente a eu plusieurs échecs de FIV ou quand le transfert se fait avec des embryons congelés. L'éclosion assistée ne se pratique pas de manière systématique, seulement dans les cas où l'on juge qu'elle pourrait être bénéfique.
Quand se produit la nidation de l'ovule fécondé ?
Les embryons s'implantent au bout de 6 ou 7 jours, c'est-à-dire 6 ou 7 jours après la fécondation.
Par conséquent, si les embryons sont transférés à J3 ils auront besoin de continuer à se développer quelques jours de plus dans l'utérus avant de pouvoir s'implanter.
En revanche, s'ils sont transférés à J5, ils auront déjà atteint le stade de blastocyste nécessaire pour se produise la nidation. Les échanges avec l'endomètre pourront alors commencer.
Y a-t-il des mouvements de l'utérus après le transfert d'embryons?
Oui, après un transfert d'embryons, l'utérus effectue des mouvements ondulatoires qui favorisent probablement l'implantation de l'embryon à l'endroit le plus approprié, quel que soit l'endroit exact où il a été transféré.
De plus, ces mouvements pourraient également aider l'embryon à rester à l'intérieur de la cavité utérine.
Le transfert d'embryons est-il douloureux ?
Le transfert d'embryons n'est pas une procédure douloureuse, il peut causer le même inconfort qu'un frottis. Le gynécologue tentera d'introduire un cathéter de transfert dans l'utérus de la patiente, et vérifiera ainsi si l'utérus est facile ou difficile d'accès. Ensuite, l'embryologue chargera les embryons dans un autre cathéter de transfert et les donnera au gynécologue pour qu'il les transfère dans l'utérus de la patiente.
Une fois introduit dans l'utérus, l'embryologiste vérifiera que les embryons ne sont pas restés dans le cathéter et, plus tard, la patiente sera laissée au repos pendant une dizaine de minutes.
L'instillation d'hCG dans l'utérus avant le transfert d'embryons est-elle utile?
La gonadotrophine chorionique humaine (hCG) est une hormone importante pour l'implantation et au stade initial de la grossesse. Par conséquent, l'instillation de l'hormone hCG dans l'utérus avant le transfert d'embryons peut présenter des avantages pour les résultats du traitement de procréation assistée.
Toutefois, les bénéfices de l'administration intra-utérine d'hCG n'ont été observés que lorsqu'elle est effectuée avant le transfert d'un embryon au stade de division (jour 3 du développement embryonnaire).
La procédure est similaire au transfert d'embryons et serait réalisée environ 2 à 4 jours avant le transfert de l'embryon.
La rédaction vous recommande
Comme nous l'avons déjà mentionné, une étape fondamentale du transfert d'embryons est la préparation de l'endomètre. Si vous voulez savoir comment cela se fait, n'oubliez pas de consulter l'article suivant : Préparation de l'endomètre pour le transfert d'embryons.
D'autre part, il existe une autre modalité de transfert, le transfert intratubaire de zygotes (ZIFT), dans lequel les œufs fécondés (zygotes) sont introduits dans une trompe de Fallope. Vous trouverez plus d'informations sur le ZIFT dans cet article : Transfert intratubaire de zygotes.
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
Bolton VN, Wren ME, Parsons JH. Pregnancies after in vitro fertilization and transfer of human blastocysts. Fertil Steril. 1991 Apr;55(4):830-2. doi: 10.1016/s0015-0282(16)54257-5. PMID: 2010010. (Voir)
Bortoletto P, Bakkensen J, Anchan RM. Embryo transfer: timing and techniques. Minerva Endocrinol. 2018 Mar;43(1):57-68. doi: 10.23736/S0391-1977.17.02649-9. Epub 2017 Apr 4. PMID: 28381082. (Voir)
Bruno I, Pérez F, Tur R, Ricciarelli E, De la Fuente A, Monzó A. et al. (2005). Grupo de interés en Salud Embrionaria. Sociedad Española de Fertilidad. Embarazos múltiples derivado de FIV-ICSI en España: Incidencia y criterios sobre la transferencia embrionaria. Rev. Iberoam. Fertil.; 22 (2): 99-110. (Voir)
Cutting R. Single embryo transfer for all. Best Pract Res Clin Obstet Gynaecol. 2018 Nov;53:30-37. doi: 10.1016/j.bpobgyn.2018.07.001. Epub 2018 Jul 31. PMID: 30104130. (Voir)
Forman EJ, Hong KH, Ferry KM, Tao X, Taylor D, Levy B, Treff NR, Scott RT Jr. In vitro fertilization with single euploid blastocyst transfer: a randomized controlled trial. Fertil Steril. 2013 Jul;100(1):100-7.e1. doi: 10.1016/j.fertnstert.2013.02.056. Epub 2013 Mar 30. PMID: 23548942. (Voir)
Geng L, Lu S, Li S, Chen ZJ, Wei D, Liu P. An appraisal of current embryo transfer strategies. Hum Fertil (Camb). 2023 Oct;26(4):815-823. doi: 10.1080/14647273.2023.2265152. Epub 2023 Dec 17. PMID: 37811841. (Voir)
Lawrenz B, Coughlan C, Melado L, Fatemi HM. The ART of frozen embryo transfer: back to nature! Gynecol Endocrinol. 2020 Jun;36(6):479-483. doi: 10.1080/09513590.2020.1740918. Epub 2020 Mar 18. PMID: 32188299. (Voir)
Ley 14/2006, de 26 de mayo, sobre técnicas de reproducción humana asistida. Jefatura del Estado «BOE» núm. 126, de 27 de mayo de 2006 Referencia: BOE-A-2006-9292 (Voir)
Practice Committee of the American Society for Reproductive Medicine. Electronic address: [email protected]; Practice Committee of the American Society for Reproductive Medicine. Performing the embryo transfer: a guideline. Fertil Steril. 2017 Apr;107(4):882-896. doi: 10.1016/j.fertnstert.2017.01.025. PMID: 28366416. (Voir)
Saravelos SH, Li TC. Embryo transfer techniques. Best Pract Res Clin Obstet Gynaecol. 2019 Aug;59:77-88. doi: 10.1016/j.bpobgyn.2019.01.004. Epub 2019 Jan 11. PMID: 30711373. (Voir)
Tomás C, Tikkinen K, Tuomivaara L, Tapanainen JS, Martikainen H. The degree of difficulty of embryo transfer is an independent factor for predicting pregnancy. Hum Reprod. 2002 Oct;17(10):2632-5. doi: 10.1093/humrep/17.10.2632. PMID: 12351540. (Voir)
Schoolcraft WB. Importance of embryo transfer technique in maximizing assisted reproductive outcomes. Fertil Steril. 2016 Apr;105(4):855-60. doi: 10.1016/j.fertnstert.2016.02.022. PMID: 26940790. (Voir)
Vos questions fréquentes: 'Est-il préférable de transférer les embryons le troisième ou le cinquième jour ?', 'Combien peut-on faire de transferts d’embryons congelés à la suite?', 'Le saignement trois jours après un transfert est-il un signe d’absence de grossesse ?', 'Vaut-il mieux transférer en jour 3 ou en jour 5 ?', 'Je suis passée par plusieurs fausses couches, quel jour est le plus conseillé pour faire le transfert embryonnaire ?', 'Quels sont les symptômes dans les jours qui suivent un transfert d'embryons ?', 'Combien de temps faut-il attendre après un transfert d'embryons raté ?', 'Les chances de grossesse sont-elles meilleures quand le transfert d'embryons se réalise avec un « hatching » ?', 'Quand se produit la nidation de l'ovule fécondé ?', 'Y a-t-il des mouvements de l'utérus après le transfert d'embryons?', 'Le transfert d'embryons est-il douloureux ?' et 'L'instillation d'hCG dans l'utérus avant le transfert d'embryons est-elle utile?'.
Auteurs et collaborateurs











Combien d’embryons sont transférés en France ? Je veux dire, est-ce qu’il existe une loi limitant le nombre d’embryons ? J’ai lu à différents endroits qu’en général on transfert 1 ou 2 embryons… Et est-ce que nous, futurs parents, pouvons choisir combien nous en voulons ou c’est notre médecin qui choisira pour nous ?
Bonjour Juliana,
En France, la loi limite à 3 le nombre maximal d’embryons à transférer. Cependant, cela reste réservé aux cas les plus difficiles afin d’augmenter les chances de grossesse. En général, on conseille de ne pas transférer plus de 2 embryons à la fois.
Les préférences des parents sont bien sûr prises en considération et le médecin donne son point de vue professionnel. Le choix final se fait en tenant compte de tous les facteurs qui pourraient avoir un impact sur la réussite du transfert.