La cryptorchidie ou testicule non descendu est une anomalie congénitale chez l'homme. Elle se caractérise par le fait qu'un ou les deux testicules ne descendent pas correctement, restant dans la cavité abdominale ou le canal inguinal au lieu d'atteindre le scrotum.
Cette anomalie est fréquente chez les bébés prématurés et, dans la plupart des cas, il s'agit d'une cryptorchidie unilatérale droite. Chez les adultes, la cryptorchidie peut avoir pour conséquence des altérations de la fertilité masculine.
Vous trouverez ci-dessous un index des 10 points que nous allons aborder dans cet article.
- 1.
- 2.
- 2.1.
- 3.
- 4.
- 5.
- 5.1.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 7.
- 8.
- 9.
- 10.
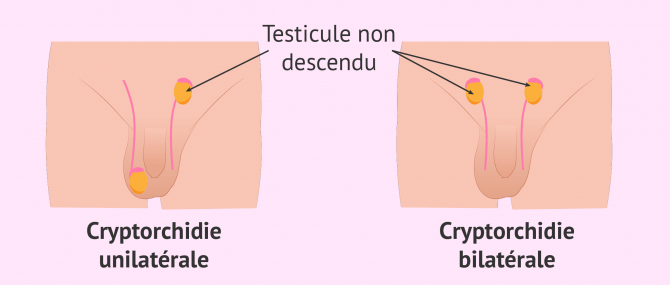
Qu'est-ce que la cryptorchidie?
La cryptorchidie est l'absence d'au moins un des deux testicules dans le scrotum en raison d'une altération de leur descente pendant le développement fœtal. Il s'agit de la malformation congénitale la plus fréquente concernant les organes génitaux masculins externes.
La cryptorchidie est asymptomatique, c'est-à-dire qu'elle ne provoque pas de symptômes. La seule chose que le patient peut remarquer est la bourse scrotale vide.
On distingue deux types de cryptorchidie:
- Cryptorchidie unilatérale
- un seul des deux testicules ne descend pas correctement. La cryptorchidie unilatérale est la forme la plus courante, représentant 85 % des cas. De plus, il est plus fréquent que ce soit le testicule droit qui soit touché et qui, par conséquent, ne descende pas.
- Cryptorchidie bilatérale
- aucun des deux testicules ne descend dans le scrotum. Les cas de cryptorchidie bilatérale sont moins fréquents, ne représentant que 15 %.
Cette anomalie se rencontre avec une fréquence de 3 à 9 % chez les nouveau-nés à terme et environ 30 % chez les bébés prématurés. Dans la plupart des cas, la descente du testicule se fera spontanément avant les 12 premiers mois de vie du bébé.
Dans près de deux tiers des cas de cryptorchidie, les testicules descendent avant l'âge de 4 mois. Seulement 0,8 à 2 % des enfants présentent une cryptorchidie après la première année de vie.
Le plus souvent, le testicule se trouve le long du trajet qu'il aurait dû suivre pour descendre dans le scrotum, la localisation la plus courante étant inguinale (80 % des cas).
Pourquoi la cryptorchidie se produit-elle?
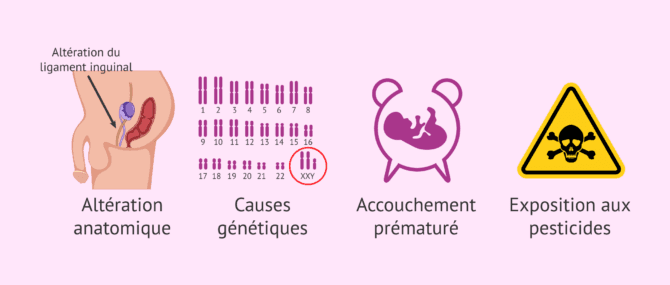
La cryptorchidie ou testicule caché peut avoir différentes origines, dont beaucoup sont héréditaires. Voici les principales causes de la cryptorchidie:
- Une altération anatomique, comme une anomalie du gubernaculum testis (ligament scrotal).
- Un obstacle mécanique rencontré lors de la migration du testicule, tel que des vaisseaux ou des nerfs spermatiques, ou un canal inguinal trop étroit.
- Obstruction de l'orifice du scrotum.
- Défaut ou insuffisance hormonale, car les gonadotrophines sont nécessaires au développement normal de l'appareil génital: déficit en AMH, hCG, LH, FSH, testostérone, etc.
- Manque de pression intra-abdominale.
- Causes génétiques ou chromosomiques: syndrome de Klinefelter, syndrome de Prader-Willi, syndrome de Kallmann, altérations du chromosome Y, etc.
Cependant, il peut arriver que les raisons exactes de la cryptorchidie soient inconnues, mais qu'il existe un lien avec certains facteurs de risque.
Facteurs de risque de la cryptorchidie
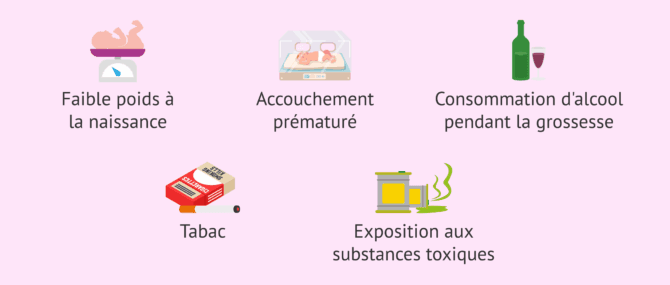
Outre les causes mentionnées ci-dessus, il existe également des facteurs qui augmentent le risque que les testicules ne descendent pas. Parmi les principaux facteurs de risque de la cryptorchidie figurent:
- Faible poids à la naissance.
- Accouchement prématuré.
- Alcoolisme de la mère pendant la grossesse.
- Exposition à des substances toxiques comme les pesticides.
L'âge maternel avancé ou l'utilisation d'analgésiques par la mère pourraient également entraîner un risque accru d'apparition de cryptorchidie chez le bébé. Cependant, les résultats concernant ces facteurs ne sont pas concluants, bien qu'ils soient considérables.
Diagnostic de la cryptorchidie
Généralement, le diagnostic de la cryptorchidie se fait par palpation de la bourse scrotale, puis de la zone abdominale et du canal inguinal à la recherche du ou des testicules.
Cet examen physique peut être réalisé à la naissance ou plus tard lors d'un contrôle de routine du bébé.
Dans certains cas, le testicule est difficile à localiser et un examen complémentaire tel qu'une échographie abdominale doit être réalisé. Si cet examen ne permet pas de les localiser, les études suivantes peuvent être effectuées:
- Échographie ou ultrasons pour visualiser les testicules situés dans le trajet inguino-scrotal.
- Imagerie par résonance magnétique (IRM): elle est particulièrement utile pour localiser les testicules intra-abdominaux.
Si les testicules ne peuvent être localisés par aucun de ces examens, il faudra recourir à la chirurgie, généralement par laparoscopie. Normalement, cette intervention chirurgicale est réalisée entre la première et la deuxième année de vie du bébé, à moins qu'elle ne soit associée à une hernie et qu'une intervention plus précoce ne soit nécessaire.
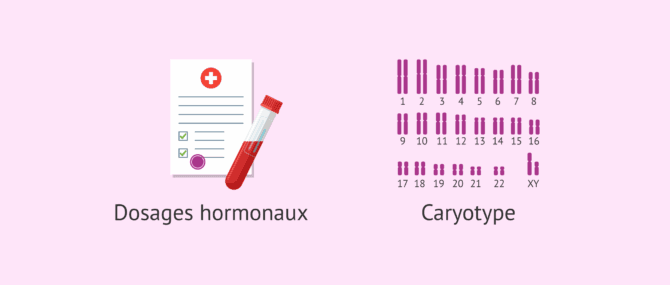
Dans le cas d'une cryptorchidie bilatérale, il est également indiqué de procéder à des dosages hormonaux et d'analyser le caryotype afin de trouver la cause de cette altération.
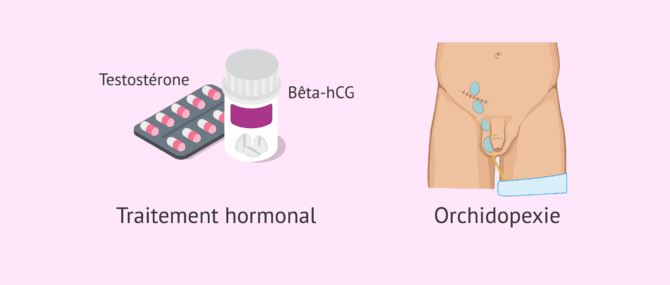
Traitement par chirurgie
Si le testicule ne descend pas spontanément au cours des 12 premiers mois de vie, un traitement sera nécessaire pour éviter de futures lésions.
Il existe un traitement médical à base d'hormones, comme la bêta-hCG et la testostérone, qui stimulent la descente. Cependant, cette stratégie tombe en désuétude en raison de ses effets secondaires.
La chirurgie, appelée orchidopexie, est actuellement le traitement de choix de la cryptorchidie. Cette intervention chirurgicale est assez efficace et est généralement réalisée avant l'âge de 2 ans.
Plusieurs études abordent la relation entre la chirurgie et la fertilité masculine ultérieure, ainsi que le risque de développer une tumeur testiculaire. Dans les deux cas, les chirurgies réalisées à un âge plus précoce ont eu un meilleur pronostic.
Si l'orchidopexie est réalisée vers l'âge de 18 mois, elle influence positivement à la fois la fertilité, car il y a une meilleure récupération du volume testiculaire, et un risque moindre de cancer.
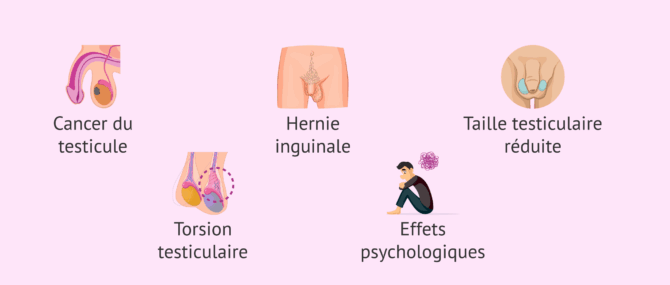
Conséquences du testicule non descendu
Les principaux risques et complications découlant de la cryptorchidie sont:
- Cancer du testicule: les personnes ayant souffert de cryptorchidie ont un risque quatre à cinq fois plus élevé de développer une tumeur testiculaire. Il existe plusieurs théories pour expliquer cette relation. Certaines soutiennent que cela est dû à une altération du développement testiculaire. D'autres la lient à l'augmentation de la température.
- Hernie inguinale: elle peut se développer dans 65 % des cas.
- Taille testiculaire réduite: en raison de cette anomalie, le testicule ne se développe pas normalement. Sa croissance est retardée car il ne se trouve pas à l'extérieur du corps.
- Torsion testiculaire: ces enfants sont plus prédisposés à ce que le cordon spermatique subisse une torsion et interrompe l'apport sanguin au testicule.
- Effets psychologiques chez l'homme adulte.
Outre les conséquences liées aux testicules non descendus, il existe également des effets secondaires de la chirurgie visant à traiter ce trouble. Il s'agit d'une intervention chirurgicale assez simple, mais comme pour toute autre, des saignements, des infections, des lésions des vaisseaux sanguins ou même des conséquences liées à l'anesthésie peuvent survenir.
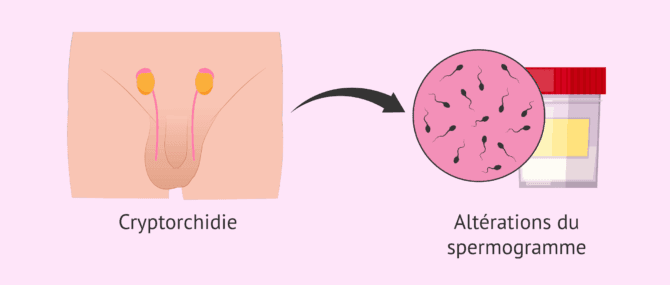
Cryptorchidie et fertilité
Pour qu'une spermatogenèse correcte (production de spermatozoïdes) ait lieu, les testicules doivent être à une température inférieure à la température corporelle. C'est pourquoi, physiologiquement, les testicules sont situés dans la bourse scrotale à 33 ºC.
Une température testiculaire plus élevée peut entraîner la mort des cellules germinales ou faire en sorte que la division cellulaire ne s'effectue pas correctement. La conséquence de ces deux situations peut être une altération de la fertilité.
L'impact de la cryptorchidie sur la fertilité de l'homme adulte dépend de plusieurs facteurs, tels que:
- Localisation préalable du testicule: intra-abdominale ou dans le canal inguinal.
- S'il s'agit d'une cryptorchidie unilatérale ou bilatérale.
- Âge auquel l'intervention chirurgicale est réalisée.
Il a été prouvé que l'un des facteurs les plus influents est le moment de l'orchidopexie. Le retard de l'intervention chirurgicale augmente considérablement le risque que le patient à l'âge adulte présente une altération de sa capacité de reproduction.
Vos questions fréquentes
À quel âge opérer la cryptorchidie ?
Le testicule de votre enfant n'est pas situé en position normale dans la bourse, mais au niveau de l'aine. Le plus souvent, il n'est pas descendu parce qu'il est fixé dans son trajet normal par des adhérences plus ou moins fibreuses ou parce qu'il ne se trouve pas dans l'axe normal de sa migration vers les bourses.
L'intervention est destinée à abaisser et à fixer ce testicule dans la bourse. Il y a 20 ans, la tendance était d'opérer les enfants entre 6 et 10 ans, puis vers 2 ans selon la position testiculaire.
L'expérience a montré qu'il était préférable de ne pas attendre des âges aussi avancés. L'attente doit se limiter aux possibilités de descente spontanée, c'est à dire 6 à 8 mois.
Comment diagnostiquer la cryptorchidie unilatérale ?
Le diagnostic se fait généralement par palpation de la bourse et ensuite de la zone abdominale et du canal inguinal à la recherche du ou des testicules. Cet examen physique s'effectue à la naissance ou plus tard lors d'un examen de contrôle de routine du bébé.
Il arrive parfois que le testicule soit difficile à localiser et il faut réaliser un test complémentaire comme une échographie abdominale.
Peut-on soigner la cryptorchidie ?
Il est recommandé de traiter un testicule non descendu dans la petite enfance. La plupart peuvent se faire sentir dans le canal inguinal et sont généralement traités par une courte opération appelée orchidopexie.
Cette opération vise à ramener les testicules vers le bas de l'abdomen à leur place habituelle dans le scrotum. Il s'agit d'une courte opération qui se fait sous anesthésie générale.
Comment savoir si les testicules de mon bébé sont descendus ?
Chez les nourrissons, les testicules commencent leur développement dans l'abdomen. Puis, les testicules se déplacent progressivement vers le bas dans le scrotum. Cela se produit généralement vers la fin de la grossesse.
À la naissance, la plupart des bébés ont deux testicules dans le scrotum. Cependant, chez certains bébés, un ou deux testicules ne se trouvent pas dans les bourses et vous pouvez le vérifier au toucher.
Le testicule est généralement bloqué dans le canal qui mène de l'abdomen au scrotum (le canal inguinal), mais parfois, il reste à l'intérieur de l'abdomen.
Quels sont les types de cryptorchidie?
La cryptorchidie consiste en la descente incomplète des testicules chez le garçon. Cette condition peut affecter un ou les deux testicules.
Il existe différents types de cryptorchidie selon l'origine et la position anormale dans laquelle se trouve le testicule non descendu :
- Testicules non descendus congénitaux.
- Testicule absent ou anorchidie.
- Testicule ectopique. Dans ce cas, il se situe généralement dans le périnée ou la cuisse.
- Testicules non descendus acquis.
- Testicule ascenseur (ou rétractile).
De plus, la cryptorchidie peut être abdominale, inguinale, bilatérale, etc.
Lire la suite
Lecture recommandée
Comme nous l'avons expliqué, la cryptorchidie peut affecter la fertilité masculine. Si vous souhaitez connaître d'autres causes d'infertilité masculine, nous vous recommandons d'accéder au lien suivant: Principaux types et causes de l'infertilité masculine.
D'autre part, la façon d'évaluer l'effet de la cryptorchidie sur la fertilité masculine est par le biais d'un spermogramme. Dans cet article, nous expliquons en quoi il consiste: Qu'est-ce qu'un spermogramme basique et comment se fait-il étape par étape?
Communauté et Soutien
Chez inviTRA nous travaillons pour rendre l'information mensuelle et rigoureuse accessible à tous. Si cet article vous a aidé, envisagez de nous soutenir afin que nous puissions continuer à accompagner davantage de personnes dans leur chemin vers la parentalité.
Bibliographie
B Gill, S Kogan. Cryptorchidism. Current concepts. Pediatr Clin North Am. 1997 Oct;44(5):1211-27. doi: 10.1016/s0031-3955(05)70554-x (Voir)
D Cortes. Cryptorchidism--aspects of pathogenesis, histology and treatment. Scand J Urol Nephrol Suppl. 1998;196:1-54.
Dina Cortes, Rune Holt, Victoria Elizabeth de Knegt. Hormonal Aspects of the Pathogenesis and Treatment of Cryptorchidism. Eur J Pediatr Surg. 2016 Oct;26(5):409-417. doi: 10.1055/s-0036-1592415 (Voir)
Gilvydas Verkauskas, Dalius Malcius, Darius Dasevicius, Faruk Hadziselimovic. Histopathology of Unilateral Cryptorchidism. Pediatr Dev Pathol. Jan-Feb 2019;22(1):53-58. doi: 10.1177/1093526618789300 (Voir)
Hadley M Wood, Jack S Elder. Cryptorchidism and testicular cancer: separating fact from fiction. J Urol. 2009 Feb;181(2):452-61. doi: 10.1016/j.juro.2008.10.074. Epub 2008 Dec 13 (Voir)
Marko Kaleva, Jorma Toppari. Cryptorchidism: an indicator of testicular dysgenesis? Cell Tissue Res. 2005 Oct;322(1):167-72. doi: 10.1007/s00441-005-1143-3 (Voir)
Peter A Lee, Christopher P Houk. Cryptorchidism. Curr Opin Endocrinol Diabetes Obes. 2013 Jun;20(3):210-6 (Voir)
Viviana R Pipman, Andrea Arcari, Guillermo F Alonso, Sonia V Bengolea, Elisabeth Boulgourdjian, Silvia P D'Amato, Ana C Keselman, Sabrina P Martín Benítez, Silvia E Martin, M Sol Rodríguez Azrak, Mariana Costanzo. Cryptorchidism: An update of advances in its diagnosis and treatment. Arch Argent Pediatr. 2024 Sep 26;123(3):e202410441 (Voir)
Vos questions fréquentes: 'À quel âge opérer la cryptorchidie ?', 'Comment diagnostiquer la cryptorchidie unilatérale ?', 'Peut-on soigner la cryptorchidie ?', 'Comment savoir si les testicules de mon bébé sont descendus ?' et 'Quels sont les types de cryptorchidie?'.



salut je me nomme Durand et j’ai 19 ans j’ai eu une cryptorchidie dans on enfance et j’ai été opéré. Mais j’aimerais savoir comment je peux vérifier que tout fonctionne normalement et que l opération a été un succès.
Bonjour Durand,
Le risque de stérilité après une cryptorchidie, mais surtout d’hypofertilité ( ne pas être incapable de concevoir, mais y montrer plus de difficultés que la normale ) est effectivement possible, mais pas obligatoire. La seule manière d’obtenir une réponse fiable est de vous rendre dans un centre médical de reproduction et vous soumettre à une analyse de sperme. Ces examens détermineront la qualité du sperme et sa capacité de fécondation.
Vous pouvez en parler à votre médecin traitant qui vous redirigera vers les spécialistes, éventuellement avec une lettre expliquant vos antécédents.
Le spermogramme, où sont analysés le volume, la concentration, la mobilité, la viabilité et la morphologie des spermatozoïdes permet de prévenir, éviter ou traiter d’éventuels troubles qui peuvent provoquer la stérilité et qui passent inaperçus.
Je vous recommande la lecture de notre article: Le spermogramme.
Bonne journée,
Merci bien . J’aimerais aussi savoir si ca pourrait avoir des répercutions sur ma vie sexuelle.
Bonjour Durand,
À priori le fait que vous ayez été opéré de chryptorchidie n’a aucune influence sur la vie sexuelle. Cela peut éventuellement affecter la fertilité, ce qui vous sera démontré lors du spermogramme, mais en principe la fonctionnalité de votre appareil reproducteur n’est pas altérée.
J’espère vous avoir aidé,
ET À L’AGE ADULTE QUE POUVEZ-VOUS ME CONSEILLER? EST-CE POSSIBLE DE REMÉDIER à CE DÉFAUT CAR J’AI UNE CRYPTORCHIDIE UNILATÉRALE GAUCHE.
La cryptorchidie est également opérable à l’âge adulte mais l’opération est plus fréquente sur les enfants pour minimiser l’endommagement des tissus.